Лимфогранулематоз — Википедия
| Лимфогранулематоз | |
| Названо в честь | Ходжкин, Томас |
|---|---|
| Медицинская специальность | онкология |
| Лекарство, используемое для лечения | Ломустин[2] и Хлорамбуцил[3] |
| Генетическая связь | GATA3[d][4], TCF3[d][5], CLSTN2[d][6], EOMES[d][7], IL13[d][8] и PVT1[d][9] |
| МКБ-9-КМ | 201.0[1], 201.2[1], 201.1[1], 201[1] и 201.9[1] |
| Код ICPC 2 | B72 |
| Код NCI Thesaurus | C26956[1], C9357[1] и C6914[1] |
| Медиафайлы на Викискладе | |
Лимфома Ходжкина (синонимы: лимфогранулематоз, болезнь Ходжкина, злокачественная гранулёма) — злокачественное заболевание лимфоидной ткани, характерным признаком которого является наличие гигантских клеток Рид — Березовского — Штернберга (англ.)русск., обнаруживаемых при микроскопическом исследовании поражённых лимфатических узлов.
В 1832 году Томас Ходжкин описал семерых больных, у которых наблюдалось увеличение лимфатических узлов и селезёнки, общее истощение и упадок сил. Во всех случаях болезнь имела летальный исход. Спустя 23 года С. Уилкс назвал это состояние болезнью Ходжкина, изучив описанные Ходжкином случаи и добавив к ним 11 собственных наблюдений.
Эта болезнь принадлежит к большой и достаточно разнородной группе заболеваний, относящихся к злокачественным лимфомам. Основная причина возникновения болезни не совсем ясна, но некоторые эпидемиологические данные, такие как совпадение по месту и времени, спорадические множественные случаи у некровных родственников, говорят об инфекционной природе болезни, а точнее вирусной (вирус Эпштейна — Барр, англ. Epstein-Barr virus, EBV). Ген вируса обнаруживается при специальных исследованиях в 20—60 % биопсий. Эту теорию подтверждает и некоторая связь болезни с инфекционным мононуклеозом. Другими способствующими факторами могут быть генетическая предрасположенность и, возможно, некоторые химические вещества.
Это заболевание встречается только у человека и чаще поражает представителей европеоидной расы. Лимфогранулематоз может возникнуть в любом возрасте. Однако существует два пика заболеваемости: в возрасте 15—29 лет и старше 55 лет. Мужчины болеют лимфогранулематозом чаще, чем женщины с соотношением 1,4:1.
Частота возникновения заболевания — примерно 1/25 000 человек/год, что составляет около 1 % от показателя для всех злокачественных новообразований в мире и примерно 30 % всех злокачественных лимфом.
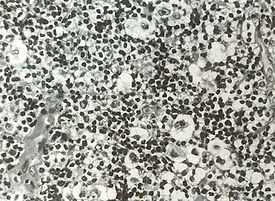 Болезнь Ходжкина. Нодулярный склероз. Лакунарные клетки.
Болезнь Ходжкина. Нодулярный склероз. Лакунарные клетки.Обнаружение гигантских клеток Рид-Березовского-Штернберга и их одноядерных предшественников, клеток Ходжкина, в биоптате есть обязательный критерий диагноза лимфогранулематоза. По мнению многих авторов, только эти клетки являются опухолевыми. Все остальные клетки и фиброз есть отражение иммунной реакции организма на опухолевый рост. Главными клетками лимфогранулематозной ткани, как правило, будут мелкие, зрелые Т-лимфоциты фенотипа CD2, CD3, CD4 > CD8, CD5 с различным количеством В-лимфоцитов. В той или иной степени присутствуют гистиоциты, эозинофилы, нейтрофилы, плазматические клетки и фиброз. Соответственно различают 4 основных гистологических типа:
- Лимфогистиоцитарный вариант — примерно 15 % случаев лимфомы Ходжкина. Чаще болеют мужчины моложе 35 лет, обнаруживается в ранних стадиях и имеет хороший прогноз. Преобладают зрелые лимфоциты, клетки Рид-Березовского-Штернберга редки. Вариант низкой злокачественности.
- Вариант с нодулярным склерозом — наиболее частая форма, 40—50 % всех случаев. Встречается обычно у молодых женщин, располагается часто в лимфатических узлах средостения и имеет хороший прогноз. Характеризуется фиброзными тяжами, которые делят лимфоидную ткань на «узлы». Имеет две главные черты: клетки Рид-Березовского-Штернберга и лакунарные клетки. Лакунарные клетки большие по размеру, имеют множество ядер или одно многолопастное ядро, цитоплазма их широкая, светлая, пенистая.
- Смешанноклеточный вариант — примерно 30 % случаев лимфомы Ходжкина. Наиболее частый вариант в развивающихся странах, у детей, пожилых людей. Чаще болеют мужчины, клинически соответствует II—III стадии болезни с типичной общей симптоматикой и склонностью к генерализации процесса. Микроскопическая картина отличается большим полиморфизмом со множеством клеток Рид-Березовского-Штернберга, лимфоцитов, плазмоцитов, эозинофилов, фибробластов.
- Вариант с подавлением лимфоидной ткани — самый редкий, меньше 5 % случаев. Клинически соответствует IV стадии болезни. Чаще встречается у пожилых больных. Полное отсутствие лимфоцитов в биоптате, преобладают клетки Рид-Березовского-Штернберга в виде пластов или фиброзные тяжи или их сочетание.
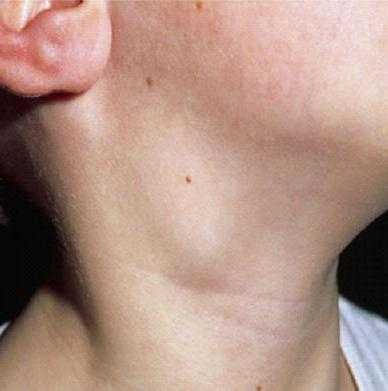
Заболевание обычно начинается с увеличения лимфатических узлов на фоне полного здоровья. В 70—75 % случаев это шейные или надключичные лимфатические узлы, в 15—20 % подмышечные и лимфатические узлы средостения и 10 % это паховые узлы, узлы брюшной полости и т. д. Увеличенные лимфатические узлы безболезненны, эластичны.
Вследствие того, что часто поражается лимфатическая ткань, расположенная в грудной клетке, первым симптомом заболевания может быть затруднение дыхания или кашель вследствие давления на лёгкие и бронхи увеличенных лимфатических узлов, но чаще всего поражение средостения обнаруживается при случайной обзорной рентгенографии грудной клетки.
Увеличенные лимфатические узлы могут спонтанно уменьшаться и снова увеличиваться, что может привести к затруднению в постановке диагноза.
У небольшой группы больных отмечаются общие симптомы: температура, ночная проливная потливость, потеря веса и аппетита. Обычно это пожилые люди (старше 50 лет) со смешанноклеточным гистологическим вариантом или вариантом с подавлением лимфоидной ткани. Известная лихорадка Пеля — Эбштайна (температура 1—2 недели, сменяемая периодом апирексии), сейчас наблюдается значительно реже. Появление этих симптомов в ранних стадиях утяжеляет прогноз.
У некоторых больных наблюдаются генерализованный кожный зуд и боль в поражённых лимфатических узлах. Последнее особенно характерно после приёма алкогольных напитков.
Поражение органов и систем[править | править код]
- Увеличение лимфатических узлов средостения наблюдается в 45 % случаев I—II стадии. В большинстве случаев не сказывается на клинике и прогнозе, но может вызывать сдавливание соседних органов. О значительном увеличении можно говорить, когда ширина новообразования на рентгенограмме превышает 0,3 (МТИ > 3 Mass Thorac Index) по отношению к ширине грудной клетки.
- Селезёнка — спленомегалия, поражается в 35 % случаев и, как правило, при более поздних стадиях болезни.
- Печень — 5 % в начальных стадиях и 65 % в терминальной.
- Лёгкие — поражение лёгких отмечается в 10—15 % наблюдений, которое в некоторых случаях сопровождается выпотным плевритом.
- Костный мозг — редко в начальных и 25—45 % в IV стадии.
- Почки — чрезвычайно редкое наблюдение, может встречаться при поражении внутрибрюшных лимфатических узлов.
- Нервная система — главным механизмом поражения нервной системы является сдавление корешков спинного мозга в грудном или поясничном отделах уплотнёнными конгломератами увеличенных лимфатических узлов с появлением боли в спине, пояснице.
Инфекции[править | править код]
Из-за нарушения клеточного иммунитета при лимфоме Ходжкина часто развиваются инфекции: вирусные, грибковые, протозойные, которые ещё более утяжеляются химиотерапией и/или лучевой терапией. Среди вирусных инфекций первое место занимает вирус опоясывающего герпеса (
Стадии заболевания лимфогранулематозом[править | править код]
В зависимости от степени распространённости заболевания выделяют четыре стадии лимфогранулематоза (энн-арборская классификация):
- 1 стадия — опухоль находится в лимфатических узлах одной области (I) или в одном органе за пределами лимфатических узлов.
- 2 стадия — поражение лимфатических узлов в двух и более областях по одну сторону диафрагмы (
- 3 стадия — поражение лимфатических узлов по обе стороны диафрагмы (III), сопровождающееся или нет поражением органа (IIIE), или поражение селезёнки (IIIS), или всё вместе.
- Стадия III(1) — опухолевый процесс локализован в верхней части брюшной полости.
- Стадия III(2) — поражение лимфатических узлов, расположенных в полости таза и вдоль аорты.
- 4 стадия — заболевание распространяется помимо лимфатических узлов на внутренние органы: печень, почки, кишечник, костный мозг и др. с их диффузным поражением
- Для уточнения расположения используют буквы
Расшифровка букв в названии стадии[править | править код]
Каждая стадия подразделяется на категорию А и В соответственно приведённому ниже.
- Буква А — отсутствие симптомов заболевания у пациента
- Буква В — наличие одного или более из следующего:
- необъяснимая потеря массы тела более 10 % первоначальной в последние 6 месяцев,
- необъяснимая лихорадка (t > 38 °C),
- проливные поты.
- Буква Е — опухоль распространяется на органы и ткани, расположенные рядом с поражёнными группами крупных лимфатических узлов.
- Буква S — поражение селезёнки.
- Буква X — объёмное образование большого размера.
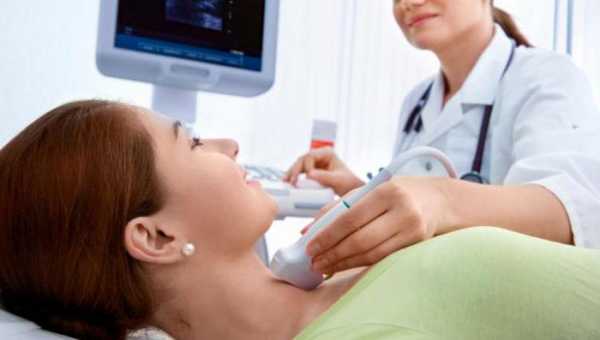
Основным критерием для постановки диагноза служит обнаружение гигантских клеток Рид — Березовского — Штернберга и/или клеток Ходжкина в биоптате, извлечённом из лимфатических узлов. Используются и современные медицинские методы: (ультразвуковое исследование органов брюшной полости, компьютерная рентгеновская или магнитно-резонансная томография органов грудной клетки). При выявлении изменений в лимфатических узлах необходима гистологическая верификация диагноза.
- Обязательные методы
- Хирургическая биопсия
- Подробный анамнез с упором на выявление или нет симптомов группы В
- Полное физикальное обследование с оценкой лимфаденопатии
- Лабораторное исследование с полной гемограммой (гематокрит, эритроциты, СОЭ, лейкоциты-тип, глобулины, проба Кумбса, функциональные пробы печени и т. д.)
- Рентгенография грудной клетки в двух проекциях
- Миелограмма и биопсия костного мозга
- Исследования по показаниям
- Компьютерная томография, ПЭТ/КТ.
- Лапаротомия для определения стадии и спленэктомия
- Торакотомия и биопсия лимфатических узлов средостения
- Сцинтиграфия с галлием
Данные лабораторного исследования[править | править код]
Показатели периферической крови не специфичны для данного заболевания. Отмечаются:
Антигены[править | править код]
В диагностике лимфогранулематоза могут быть полезны два антигена.
- CD15, идентифицированный как моноклональное антитело Leu M1 и относящийся к Lewis X кровяному антигену; функционирует как адгезивный рецептор, обнаруживается при всех подтипах лимфогранулематоза, кроме лимфогистиоцитарного варианта.
- Антиген CD30 (Ki-1), который появляется во всех клетках Рид — Березовского — Штернберга.
В настоящее время используются следующие методы лечения:
При I—II стадиях болезни Ходжкина, при отсутствии симптомов В лечение, как правило, включает только облучение в дозе 3600—4400 cGy (1000-cGy еженедельно), с помощью которого достигается до 85 % длительных ремиссий. Лучевая терапия проводится специальными аппаратами. Облучаются определённые группы лимфатических узлов. Действие облучения на другие органы нейтрализуется с помощью специальных защитных свинцовых фильтров.
Для химиотерапии в настоящее время используются различные схемы, в частности BEACOPP (блеомицин, этопозид, доксорубицин (адриамицин), циклофосфамид, винкристин (онковин), прокарбазин, преднизолон) и его вариации BEACOPP-esc (BEACOPP с эскалацией доз ряда компонентов по сравнению со стандартной схемой) и BEACOPP-14 (BEACOPP с сокращением междозового интервала до 14 дней). Используются также более старые схемы — протокол Stanford IV, Stanford V, схемы COPP, ABVD (доксорубицин, блеомицин, винбластин, дакарбазин) циклами по 28 дней в течение, как минимум, 6 месяцев. Недостатком схемы MOPP (мехлоретамин, винкристин (Oncovin), прокарбазин, преднизолон) является более частое развитие лейкоза в отдалённом будущем (через 5—10 лет) по сравнению со схемой COPP. Схема ChlVPP (хлорамбуцил, винбластин, прокарбазин, преднизолон).
Наиболее перспективным и эффективным методом лечения является комбинированная химио-лучевая терапия, которая позволяет получить длительные, 10—20-летние ремиссии более чем у 90 % больных, что равноценно полному излечению.
Как правило, большинство больных с болезнью Ходжкина начинают первый курс лечения в стационаре, а затем, при условии хорошей переносимости лекарств, продолжают получать лечение в амбулаторных условиях.
В 2011 году FDA дало согласие на ускоренное одобрение первого таргетного препарата «Адцетрис» (МНН — брентуксимаб ведотин) для лечения CD30-позитивных лимфом по двум показаниям: 1) лечение лимфомы Ходжкина после 2 линий химиотерапии и аутологичной траснплантации/без трансплантации для лиц, не являющихся кандидатами по медицинским показаниям; 2) лечение системной анапластической крупноклеточной лимфомы после как минимум одной линии химиотерапии.[10] Адцетрис является конъюгатом антитела и цитотоксического агента, который селективно воздействует на опухолевые клетки. В 2016 году препарат зарегистрирован в Российской Федерации и доступен для пациентов по решению врачебной комиссии. [11]
В 2017 году FDA впервые одобрил иммунологический препарат «Кейтруда» для лечения рецидивов лимфомы Ходжкина.[12]
В настоящее время терапия лимфомы Ходжкина, а это злокачественное заболевание, осуществляется достаточно успешно (в 70—84 % случаев удаётся достичь 5-летней ремиссии). По данным Национального института рака (США), пациенты, у которых полная ремиссия продолжается более 5 лет после окончания лечения, могут считаться окончательно излеченными. Количество рецидивов колеблется в пределах 30—35 %.
Наиболее часто используются по меньшей мере 3 системы клинических прогностических факторов, предложенных наиболее крупными кооперированными группами: EORTC (European Organization for the Research and Treatment of Cancer), GHSG (German Hodgkin’s lymphoma Study Group) и NCIC/ECOG (National Cancer Institute of Canada и Eastern Cooperative Oncology Group).
| Прогностическая группа | EORTC | GHSG | NCIC/ECOG |
|---|---|---|---|
| Благоприятная | благоприятная — favorable CS* I и II стадии без факторов риска | ранняя — early CS I и II стадии без факторов риска | низкого риска — low risk CS IA с поражением одного лимфатического узла, гистологический вариант только лимфоидное преобладание или нодулярный склероз, размеры лимфатического узла не более 3 см и локализация в верхней трети шеи, СОЭ менее 50 мм/ч, возраст менее 50 лет |
| Промежуточная | неблагоприятная — unfavorable CS I—II стадии с факторами риска A, B, C, D | промежуточная — intermediate CS I—II А стадии с факторами риска A, B, C, D и II В стадия с факторами риска B, C | не специфицирована CS I—II стадии, не входящие в группы низкого и высокого риска |
| Неблагоприятная | распространенная — advanced III и IV стадии | неблагоприятная — unfavorable CS IIB стадия с факторами риска A, D, а также III и IV стадии | высокого риска — high risk CS I и II стадии с массивным поражением средостения или периферических лимфатических узлов или интраабдоминальное поражение, а также III и IV стадии |
| Факторы риска | А. массивное поражение средостения — МТИ > 0,35 B. поражение лимфатических узлов > 4 областей (area) C. СОЭ > 50 при стадии А и СОЭ > 30 при стадии В D. возраст > 50лет | А. массивное поражение средостения — МТИ > 0,35 B. поражение лимфатических узлов > 3 областей C. СОЭ > 50 при стадии А и СОЭ > 30 при стадии В D. экстранодальное поражение (стадия Е) | А.возраст > 40 лет B. гистологический вариант смешанноклеточный или лимфоидное истощение C. СОЭ > 50 D.поражение лимфатических узлов > 4 областей (area) |
- Патологоанатомическая диагностика опухолей под редакцией академика АМН СССР Н. А. Краевского
- англ. Harrison’s Principles of Internal Medicine, 14th Edition, McGraw-Hill, Health Professions Division.
ru.wikipedia.org
симптомы, стадии, лечение, прогноз жизни и рекомендации
Онкология – страшное слово, от которого пробирает дрожь. Люди воспринимают диагноз как приговор. От типа опухоли и терапии зависит продолжительность жизни человека. В этой статье речь пойдёт о лимфоме Ходжкина (гранулеме). В статье предлагается узнать о болезни больше: симптомы, стадии развития у взрослых и детей, рекомендации и прогноз жизни.
Лимфома Ходжкина – злокачественное заболевание лимфатической системы, объединяющее обширную группу раковых болезней, начинающихся в лимфоцитах. Диагноз выявляется при микроскопическом изучении поврежденных лимфатических узлов, что сложно определить на первой стадии развития недуга. Неправильные клетки становятся агрессивными и неуправляемыми, убивают фильтрующие органы и лимфатический узел один за другим. При лимфогранулематозе остаётся больше непоражённых областей, чем при прочих лимфомах. Остальные лимфомы называют неходжинские.
Примеры неходжинской лимфомы:
- Венерический (паховый) лимфогранулематоз – передается путём незащищённого полового контакта, но не исключаются прочие пути заражения (бытовые, от матери к ребёнку, через роды).
- Болезнь Вегенера – недуг аутоиммунного характера, поражаются клетки кровеносных сосудов, изменяются стенки гортани.
Симптомы
Органы лимфатической системы связаны между собой, неправильные клетки беспрепятственно поражают лимфоузлы организма.
Симптомы лимфомы Ходжкина:
- При прогрессировании болезни увеличиваются лимфоузлы.
- Часто воспаление проходит безболезненно, но случаются проявления боли при употреблении алкоголя.
- Воспаляются шейные и надключичные области.
- Редко встречается воспаление лимфоузлов в паховой и брюшной областях.
- Сильная потливость ночью, температура, жар.
Подобные проявления говорят о воспалении, но без клинического исследования нельзя определить стадию болезни.
Проявления лимфомы Ходжкина
Сильная боль в спине, ощущение тяжести и расстройство желудка также свидетельствуют о прогрессировании.
Одышка, хронический кашель, бледность кожи, быстрая утомляемость, ломота в суставах – редкие симптомы, но также считаются поводом для анализа на лимфогранулематоз. У большинства больных при лимфоме обнаруживаются неправильные клетки Рида-Штернберга. Наличие указанных клеток в организме не гарантирует диагноз. Люди способны прожить всю жизнь, и лимфогранулематоз не проявится.
Стадии развития болезни
1 стадия. Опухоль в единственном месте либо органе, но за пределами лимфатических узлов. В медицинской карте стадию отмечают буквой «В».
2 стадия. Опухоль расположена в двух областях и более, но в пределах единственной стороны диафрагмы.
3 стадия. Опухоль в ряде мест, с двух сторон диафрагмы.
3 (I) – воспаление локализуется в брюшной полости.
3 (II) – поражение в паховой полости.
4 стадия: из-за диффузного поражения воспаление распространяется на лимфоузлы и органы. Указанная стадия – самая тяжелая. Метастазы выявляются в костном мозге, печени, почках, кишечнике, в лёгких. В медицинской карте отмечают буквами E, S, X. На поздних сроках терапия порой показывает положительный результат.
Стадирование букв в карте:
- В – наличие одного или нескольких симптомов рака.
- Е – опухоль рядом с органами и тканями лимфоузлов.
- S – селезёнка.
- Х – большой размер образования опухоли.
Без выявления стадии развития доктор не даст точного прогноза выживания пациента.
Лимфома Ходжкина у детей
Врачи до сих пор не могут выявить причины возникновения болезни. Принято думать, что болезнь возможна, если у ребёнка возникает одновременно ряд факторов риска.
Взрослый человек и ребёнок мало отличаются при выявлении болезни, симптомы одинаковые, но выделяется различие. При попадании клеток в костный мозг ребенка начинается анемия. В этой ситуации лечению способствует аутотрансплантация костного мозга. Воспалённый лимфоидный узел возможно нащупать руками в области шеи и затылка. Неблагоприятными факторами у детей являются приобретённые или врождённые дефекты иммунитета.
Беременность и лимфогранулематоз
Раньше считалось, что беременность с лимфомой Ходжкина нужно прервать. Но за последнее время опубликованы результаты исследования, показавшие что болезнь успешно лечится препаратами, не проникающими через плацентарный барьер. Для тактики ведения терапии главными показателями являются срок беременности и степень заболевания. ЛХ не передаётся по наследству.
Код по МКБ-10 и его подпункты
Для кодирования диагнозов всемирной организацией здравоохранения разработана международная классификация болезней 10-го пересмотра, сокращенно МКБ-10. В упомянутой классификации лимфома Ходжкина стоит под кодом С81. Выделяются разновидности с различиями.
С81.0 Нодулярный тип лимфоидного преобладания ЛХ. Непрогрессирующее заболевание с ухудшением выживаемости. Пациент с лимфоидным преобладанием не нуждается в срочной госпитализации и начале терапии. Нодулярный тип редко встречается, чаще болеют мужчины. Характерно поражение шейных, подмышечных и паховых зон.
С81.1 Нодулярный склероз ЛХ. Процесс начинается с правой стороны, разделен на два типа: ns1 и ns2. У второго типа прогноз хуже первого. Когда заболевание прогрессирует и неправильные клетки попадают в органы, у пациента начинается интоксикация. Признаки: высокая температура, тошнота, снижение веса, обильное потовыделение. Также может начаться зуд, не считающийся признаком интоксикации. При заболевании этой разновидностью лимфатические узлы становятся подвижными и эластичными. В чрезвычайных случаях они плотно сливаются, образовывается большой конгломерат, который хорошо просматривается в эхографической КТ.
С81.2 Смешанно-клеточный вариант ЛХ. По сведениям, указанный тип развивается от 15 до 25% у больных классической ЛХ. В зоне риска находятся мужчины от 50 лет. В 40% случаев происходит поражение лимфатических узлов средостения. Характеризуется увеличенным количеством клеток Рида-Штернберга, окружённых мелкими участками некроза и лимфоцитами. Эозинофильный лейкоцит тоже присутствует в реактивном микроокружении. Очаги некроза не определяют особенности клинического лечения болезни.
Признаки лимфомы Ходжкина
С81.3 Лимфоидное истощение ЛХ. С лимфоидным истощением уменьшается число лимфоцитов в пораженной ткани и очагами некрозов. Чаще всего проявляется как истощающая лихорадка. Поражается ткань ниже диафрагмы и костный мозг. Рецидивов у подобного типа в разы меньше, чем у прочих.
С81.4 Лимфоцитарная ЛХ. Исключена: вместо болезни указана характеристика нодулярного типа лимфоидного преобладания ЛХ С81.0.
C81.7 Другие формы ЛХ. Описание не дано.
С81.9 ЛХ неуточнённая. Описание не дано.
Диагностика и лечение
Питание играет важную роль для жизни, при лечении рака – особенно. С правильно составленным меню уменьшается нагрузка на поражённый орган. Строгая диета должна соблюдаться по выявленным пунктам, чтобы укреплённая иммунная система предоставляла организму необходимые вещества. Меню разрабатывает врач, в зависимости от повреждённого органа и проводимой терапии.
Если у лечащего врача появляется подозрение на лимфому Ходжкина, первым делом нужно сделать исследования, сдать анализы на онкомаркеры. Проводят анализ крови. Следует определить степень развития болезни, узнать, какие органы повреждены, назначить скорейшее лечение. Больного отправляют в специализированную онкологическую больницу.
Изначально делают анализ поражённой ткани (биопсию) – основной метод определения диагноза. От поражённого лимфоузла отщипывают кусочек ткани и осматривают под микроскопом (гистология). Биопсия точно показывает форму заболевания пациента. Гистологическим анализом отличают саркоидоз от ЛХ. Если диагноз подтверждается, дифференциальная тактика помогает выбрать интенсивное лечение рака.
После пациента отправляют на компьютерную томографию (КТ). Это важный инструмент для диагностики рака и контроля состояния больного. Если пациенту назначена лучевая терапия, компьютерная томография будет хорошим вспомогательным средством. На снимке легко проверить анатомическую структуру органов и костей. Перед обследованием в вену вводят йодсодержащее вещество.
Следом назначают сеанс позитронно-эмиссионной компьютерной томографии (ПЭТ). Через вену вводят радиоактивный индикатор, его иммунофенотип помогает безошибочно добираться до раковых клеток. Чаще всего они отличаются повышенным обменом веществ. Снимки КТ и ПЭТ соединяются, врач определяет общую картину. Иммунотерапия является неотъемлемой частью лечения, влияет на поддержку иммунитета пациента во время лечения.
Если предыдущее лечение не помогло, врачи идут на рискованную процедуру – ТСК – пересадка стволовых клеток считается действенным лечением. Процедуру не назначают людям, у которых диагноз обнаружен впервые, лишь больным с рецидивом.
Рефракторные ХЛ. Это название используют для определения диагноза, не впадающего в ремиссию даже после полного курса терапии или, если возобновляется через полгода после проведения. Для лечения этого типа используют высокодозную химиотерапию и трансплантацию стволовых клеток.
Рецидивные ХЛ. Описывает стадию, когда рецидив наступает через полгода терапии и больше. Вначале пациенту проводят более интенсивную химиотерапию, чем в первый раз. Когда наступает ремиссия, проводят трансплантацию стволовых клеток.
Трансплантация клеток поделена на 2 метода. Первый метод называется «аутологичная», при использовании этого метода используются здоровые клетки больного. Он несет минимальный риск для пациента. Второй метод называется «аллогенная», в этом виде трансплантации применяют клетки подходящего донора, что рискованно для пациента. Сейчас проводят клинические испытания для разработки двух подтипов аллогенной пересадки с минимальной и стандартной интенсивностью. Вылечить болезнь полностью нельзя, но правильным лечением возможно добиться ремиссии.
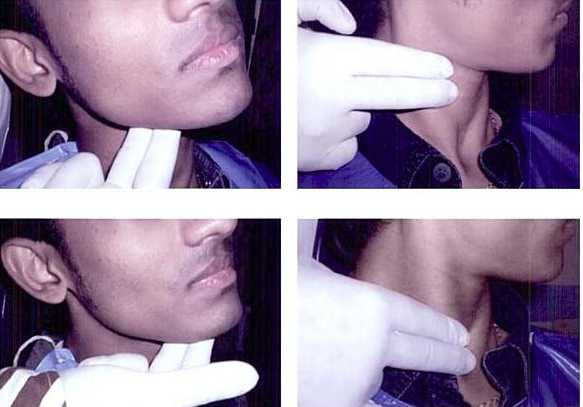
Обследование лимфатических узлов
Этапы проведения ТСК
- Получение стволовых клеток: основным источником происхождения является костный мозг, его получают за счёт многократных пункций плоских костей. Процедура проводится под общим наркозом. Медицина и прогресс не стоят на месте, теперь найден более лёгкий способ получения нужных клеток. Из периферической крови с помощью сепаратора вырабатывают нужные клетки.
- Высокодозная химиотерапия: в этом курсе терапии единственной целью является полное уничтожение злокачественного образования, которое не было затронуто предыдущим курсом. У людей разная переносимость процедуры. В виде побочного эффекта немеют кончики пальцев, возможно необратимое изменение в крови, иммунной системы.
- Введение стволовых клеток: новые клетки служат для восстановления повреждённой при химиотерапии системы пациента. При пересадке начинается уничтожение поражённых раком клеток.
- Восстановление: указанный период считается самым сложным в лечении. Проводятся многообразные противобактериальные, противовирусные и противогрибковые терапии, потому что после высокодозной химиотерапии у пациента нет самостоятельного кроветворения. В этот момент организм подвержен опасным для жизни вирусным инфекциям. Пациента помещают в стерильный бокс, за время реабилитации человеку переливают препараты из донорской крови. Заключительный этап соответствует сроку от двух до четырёх недель.
Успешно лечат лимфогранулематоз в Израиле, в России. В Израиле славится клиника Сураски, новейшие технологии и лекарства увеличили показатели выживаемости людей до 80%.
Клинические рекомендации
При лимфогранулематозе шкала положительного влияния терапии проверяется в четыре шага: после 2,4 циклов химиотерапии, окончания курса и всего лечения. В ситуации с абсолютной ремиссией после лимфомы: проверка данных из лаборатории, УЗИ брюшной полости и рентген органов, расположенных в грудной клетке. Начиная со второго года, эти исследования проводят каждые полгода, после ежегодный вариант. Для пациентов, которые получили облучение шейно-надключичных лимфатических коллекторов, назначается ежегодное обследование функций щитовидной железы.
На первом обследовании выполняют полную компьютерную томографию, чтобы подтвердить полноту ремиссии. Если присутствует остаточный опухолевый процесс, назначают ПЭТ. Если есть основы для начала рецидива, назначают вновь КТ. ПЭТ больным не рекомендуется, поражать организм лишний раз нет смысла.
При каждом посещении пациента следует опрашивать, имеется ли хоть один симптом болезни.
Прогноз жизни
Прогноз жизни у лимфомы Ходжкина хороший, но не стоит забывать о последствиях, возникающих после лечения. Рак молочной железы у женщин, бесплодие у мужчин могут проявиться через несколько лет. Женщинам, родившим во время болезни, после лимфогранулематоза рекомендуется внимательное наблюдение в течение трёх лет. Большинство людей живут без каких-либо последствий. Инвалидность от злокачественных новообразований составляет 2%.
В сумасшедшем ритме жизни люди откладывают здоровье на второй план. Кажется, что воспаленный лимфатический узел пустяк, не несущий доброкачественного либо злокачественного уклона. Даже минимальная температура сигнализирует о воспалении, происходящем в организме. Тело посылает много знаков о своём состоянии, им требуется придавать значение. Иначе в гонке за жизнью можно потерять самое главное – здоровье. Без здоровья жизнь закончится. Не стоит пропускать сигналы тела, они важны.
onko.guru
причины, симптомы, диагностика и лечение
Лимфогранулематоз — злокачественная гиперплазия лимфоидной ткани, характерным признаком которой является образование гранулем с клетками Березовского-Штернберга. Для лимфогранулематоза специфично увеличение различных групп лимфатических узлов (чаще нижнечелюстных, надключичных, медиастинальных), увеличение селезенки, субфебрилитет, общая слабость, похудание. С целью верификации диагноза осуществляется биопсия лимфоузлов, диагностические операции (торакоскопия, лапароскопия), рентгенография грудной клетки, УЗИ, КТ, биопсия костного мозга. В лечебных целях при лимфогранулематозе проводится полихимиотерапия, облучение пораженных лимфоузлов, спленэктомия.
Общие сведения
Лимфогранулематоз (ЛГМ) – лимфопролиферативное заболевание, протекающее с образованием специфических полиморфно-клеточных гранулем в пораженных органах (лимфоузлах, селезенке и др.). По имени автора, впервые описавшего признаки заболевания и предложившего выделить его в самостоятельную форму, лимфогранулематоз также называют болезнью Ходжкина, или ходжкинской лимфомой. Средний показатель заболеваемости лимфогранулематозом составляет 2,2 случая на 100 тыс. населения. Среди заболевших преобладают молодые люди в возрасте 20-30 лет; второй пик заболеваемости приходится на возраст старше 60 лет. У мужчин болезнь Ходжкина развивается в 1,5-2 раза чаще, чем у женщин. В структуре гемобластозов лимфогранулематозу отводится втрое место по частоте возникновения после лейкемии.
Лимфогранулематоз
Причины лимфогранулематоза
Этиология лимфогранулематоза до настоящего времени не выяснена. На сегодняшний день в числе основных рассматриваются вирусная, наследственная и иммунная теории генеза болезни Ходжкина, однако ни одна из них не может считаться исчерпывающей и общепризнанной. В пользу возможного вирусного происхождения лимфогранулематоза свидетельствует его частая корреляция с перенесенным инфекционным мононуклеозом и наличием антител к вирусу Эпштейна-Барр. По меньшей мере, в 20% исследуемых клеток Березовского-Штернберга обнаруживается генетический материал вируса Эпштейна-Барр, обладающего иммуносупрессивными свойствами. Также не исключается этиологическое влияние ретровирусов, в т. ч. ВИЧ.
На роль наследственных факторов указывает встречаемость семейной формы лимфогранулематоза и идентификация определенных генетических маркеров данной патологии. Согласно иммунологической теории, имеется вероятность трансплацентарного переноса материнских лимфоцитов в организм плода с последующим развитием иммунопатологической реакции. Не исключается этиологическое значение мутагенных факторов — токсических веществ, ионизирующего излучения, лекарственных препаратов и других в провоцировании лимфогранулематоза.
Предполагается, что развитие лимфогранулематоза становится возможным в условиях Т-клеточного иммунодефицита, о чем свидетельствует снижение всех звеньев клеточного иммунитета, нарушение соотношения Т-хелперов и Т-супрессоров. Главным морфологическим признаком злокачественной пролиферации при лимфогранулематозе (в отличие от неходжкинских лимфом и лимфолейкоза) служит присутствие в лимфатической ткани гигантских многоядерных клеток, получивших название клеток Березовского-Рид-Штернберга и их предстадий – одноядерных клеток Ходжкина. Кроме них опухолевый субстрат содержит поликлональные Т-лимфоциты, тканевые гистиоциты, плазматические клетки и эозинофилы. При лимфогранулематозе опухоль развивается уницентрически — из одного очага, чаще в шейных, надключичных, медиастинальных лимфатических узлах. Однако возможность последующего метастазирования обусловливает возникновение характерных изменений в легких, ЖКТ, почках, костном мозге.
Классификация лимфогранулематоза
В гематологии различают изолированную (локальную) форму лимфогранулематоза, при которой поражается одна группа лимфоузлов, и генерализованную – со злокачественной пролиферацией в селезенке, печени, желудке, легких, коже. По локализационному признаку выделяется периферическая, медиастинальная, легочная, абдоминальная, желудочно-кишечная, кожная, костная, нервная формы болезни Ходжкина.
В зависимости от скорости развития патологического процесса лимфогранулематоз может иметь острое течение (несколько месяцев от начальной до терминальной стадии) и хроническое течение (затяжное, многолетнее с чередованием циклов обострений и ремиссий).
На основании морфологического исследования опухоли и количественного соотношения различных клеточных элементов выделяют 4 гистологические формы лимфогранулематоза:
- лимфогистиоцитарную, или лимфоидное преобладание
- нодулярно-склеротическую, или нодулярный склероз
- смешанно-клеточную
- лимфоидное истощение
В основу клинической классификации лимфогранулематоза положен критерий распространенности опухолевого процесса; в соответствии с ним развитие болезни Ходжкина проходит 4 стадии:
I стадия (локальная) – поражена одна группа лимфоузлов (I) либо один экстралимфатический орган (IE).
II стадия (регионарная) — поражены две или более группы лимфатических узлов, расположенных с одной стороны диафрагмы (II) либо один экстралимфатический орган и его регионарные лимфоузлы (IIE).
III стадия (генерализованная) – пораженные лимфоузлы расположены с обеих сторон диафрагмы (III). Дополнительно может поражаться один экстралимфатический орган (IIIE), селезенка (IIIS) либо они вместе (IIIE + IIIS).
IV стадия (диссеминированная) – поражение затрагивает один или несколько экстралимфатических органов (легкие, плевру, костный мозг, печень, почки, ЖКТ и др.) с одновременным поражением лимфоузлов или без него.
Для обозначения наличия или отсутствия общих симптомов лимфогранулематоза на протяжении последних 6 месяцев (лихорадки, ночной потливости, похудания) к цифре, обозначающей стадию болезни, добавляются буквы А или В соответственно.
Симптомы лимфогранулематоза
К числу характерных для лимфогранулематоза симптомокомплексов относятся интоксикация, увеличение лимфатических узлов и возникновение экстранодальных очагов. Часто заболевание начинается с неспецифических симптомов – периодической лихорадки с температурными пиками до 39°С, ночной потливости, слабости, похудания, кожного зуда.
Нередко первым «вестником» лимфогранулематоза служит увеличение доступных для пальпации лимфоузлов, которые больные обнаруживают у себя самостоятельно. Чаще это шейные, надключичные лимфатические узлы; реже — подмышечные, бедренные, паховые. Периферические лимфоузлы плотные, безболезненные, подвижные, не спаяны между собой, с кожей и окружающими тканями; обычно тянутся в виде цепочки.
У 15-20% пациентов лимфогранулематоз дебютирует с увеличения лимфоузлов средостения. При поражении медиастинальных лимфоузлов первыми клиническими признаками болезни Ходжкина могут служить дисфагия, сухой кашель, одышка, синдром ВПВ. Если опухолевый процесс затрагивает забрюшинные и мезентериальные лимфоузлы, возникают абдоминальные боли, отеки нижних конечностей.
Среди экстранодальных локализаций при лимфогранулематозе наиболее часто (в 25% случаев) встречается поражение легких. Лимфогранулематоз легких протекает по типу пневмонии (иногда с образованием каверн в легочной ткани), а при вовлечении плевры сопровождается развитием экссудативного плеврита.
При костной форме лимфогранулематоза чаще поражаются позвоночник, ребра, грудина, кости таза; значительно реже – кости черепа и трубчатые кости. В этих случаях отмечаются вертебралгии и оссалгии, может происходить деструкция тел позвонков; рентгенологические изменения обычно развиваются спустя несколько месяцев. Опухолевая инфильтрация костного мозга приводит к развитию анемии, лейко- и тромбоцитопении.
Лимфогранулематоз ЖКТ протекает с инвазией мышечного слоя кишечника, изъязвлениями слизистой, кишечными кровотечениями. Возможны осложнения в виде перфорации стенки кишки и перитонита. Признаками поражения печени при болезни Ходжкина служат гепатомегалия, повышение активности щелочной фосфатазы. При поражении спинного мозга в течение нескольких дней или недель может развиться поперечный паралич. В терминальной стадии лимфогранулематоза генерализованное поражение может затрагивать кожу, глаза, миндалины, щитовидную железу, молочные железы, сердце, яички, яичники, матку и др. органы.
Диагностика лимфогранулематоза
Увеличение периферических лимфоузлов, печени и селезенки наряду с клинической симптоматикой (фебрильной лихорадкой, потливостью, потерей массы тела) всегда вызывает онкологические опасения. В случае с болезнью Ходжкина методы инструментальной визуализации играют вспомогательную роль.
Достоверная верификация, правильное стадирование и адекватный выбор метода лечения лимфогранулематоза возможны только после проведения морфологической диагностики. С целью забора диагностического материала показано проведение биопсии периферических лимфоузлов, диагностической торакоскопии, лапароскопии, лапаротомии со спленэктомией. Критерием подтверждения лимфогранулематоза служит обнаружение в исследуемом биоптате гигантских клеток Березовского-Штернберга. Выявление клеток Ходжкина позволяет только предположить соответствующий диагноз, но не может служить основанием для назначения специального лечения.
В системе лабораторной диагностики лимфогранулематоза обязательно исследуются общий анализ крови, биохимические показатели крови, позволяющие оценить функцию печени (щелочная фосфата, трансаминазы). При подозрении на заинтересованность костного мозга выполняется стернальная пункция или трепанобиопсия. При различных клинических формах, а также для определения стадии лимфогранулематоза требуется проведение рентгенографии грудной клетки и брюшной полости, КТ, УЗИ брюшной полости и забрюшинной клетчатки, КТ средостения, лимфосцинтиграфии, сцинтиграфии скелета и др.
В дифференциально-диагностическом плане требуется разграничение лимфогранулематоза и лимфаденитов различной этиологии (при туберкулезе, токсоплазмозе, актиномикозе, бруцеллезе, инфекционном мононуклеозе, ангине, гриппе, краснухе, сепсисе, СПИДе). Кроме этого, исключаются саркоидоз, неходжкинские лимфомы, метастазы рака.
Лечение лимфогранулематоза
Современные подходы к лечению лимфогранулематоза основываются на возможности полного излечения данного заболевания. При этом лечение должно быть поэтапным, комплексным и учитывающим стадию болезни. При болезни Ходжкина используются схемы лучевой терапии, цикловой полихимиотерапии, комбинации лучевой терапии и химиотерапии.
В качестве самостоятельного метода лучевая терапия применяется при I-IIА стадии (поражениях единичных лимфоузлов или одного органа). В этих случаях облучению может предшествовать удаление лимфоузлов и спленэктомия. При лимфогранулематозе проводится субтотальное или тотальное облучение лимфоузлов (шейных, аксиллярных, над- и подключичных, внутригрудных, мезентериальных, забрюшинных, паховых), захватывающее как группы пораженных, так и неизмененных лимфатических узлов (последних – в профилактических целях).
Больным с IIВ и IIIА стадиями назначается комбинированная химиолучевая терапия: сначала вводная полихимиотерапия с облучением только увеличенных лимфоузлов (по минимальной программе), затем – облучение всех остальных лимфоузлов (по максимальной программе) и поддерживающая полихимиотерапия в течение последующих 2-3 лет.
При диссеминированных IIIВ и IV стадиях лимфогранулематоза для индукции ремиссии используется цикловая полихимиотерапия, а на этапе поддержания ремиссии — циклы медикаментозной терапии или радикального облучения. Полихимиотерапия при лимфогранулематозе выполняется по специально разработанным в онкологии схемам (МОРР, СОРР, СУРР, СVPP, ДОРР и др.).
Результатами проводимой терапии могут служить:
- полная ремиссия (исчезновение и отсутствие субъективных и объективных признаков лимфогранулематоза в течение 1 месяца)
- частичная ремиссия (купирование субъективных признаков и сокращение размеров лимфоузлов или экстранодальных очагов более чем на 50% в течение 1 месяца)
- клиническое улучшение (купирование субъективных признаков и сокращение размеров лимфоузлов или экстранодальных очагов менее чем на 50% в течение 1 месяца)
- отсутствие динамики (сохранение или прогрессирование признаков лимфогранулематоза).
Прогноз при лимфогранулематозе
Для I и II стадий лимфогранулематоза безрецидивная 5-летняя выживаемость после лечения составляет 90%; при IIIA стадии – 80%, при IIIВ – 60%, а при IV – менее 45%. Неблагоприятными прогностическими признаками являются острое развитие лимфогранулематоза; массивные конгломераты лимфоузлов более 5 см в диаметре; расширение тени средостения более чем на 30% объема грудной клетки; одновременное поражение 3-х и более групп лимфатических узлов, селезенки; гистологический вариант лимфоидное истощение и др.
Рецидивы лимфогранулематоза могут возникать при нарушении режима поддерживающей терапии, провоцироваться физическими нагрузками, беременностью. Пациенты с болезнью Ходжкина должны наблюдаться у гематолога или онколога. Доклинические стадии лимфогранулематоза в ряде случаев могут быть выявлены при проведении профилактической флюорографии.
www.krasotaimedicina.ru
Болезнь Ходжкина — что это такое? Причины, симптомы и лечение. Лимфома Ходжкина :: SYL.ru
Многих пациентов интересует, что это за болезнь — лимфома Ходжкина, что она собой представляет. Это заболевание относится к одной из форм злокачественного поражения лимфатической системы. Изначально происходит ограниченное поражение лимфатических узлов с последующим распространением злокачественных клеток по органам и системам человека.
Отличительной особенностью патологического процесса считается то, что в пораженных лимфоузлах расположены особенные видоизмененные клетки. Болезнь протекает очень медленно, но без применения специализированных методик терапии возникает функциональное нарушение многих органов, что приводит к смерти.
Особенность болезни
В организме человека все время происходит множество мутаций, обусловленных нарушением взаимодействия нуклеиновых кислот в структуре ДНК. Это провоцирует возникновение опухоли, поэтому важно знать, что это такое — болезнь Ходжкина, и как именно она проявляется.
 У здорового человека срабатывает генетически заложенный код уничтожения злокачественных клеток, предотвращающий их последующий рост и размножение. В результате этого опухолевый процесс блокируется в самом начале развития. При любом нарушении иммунитета злокачественные клетки не разрушаются, и продолжается их бесконтрольное размножение. Лимфоциты, нейтрофилы и другие клетки начинают формировать вокруг клеток опухоли плотные фиброзные рубцы. В результате формирования гранулемы и протекания воспалительного процесса наблюдается интенсивный рост лимфоузла.
У здорового человека срабатывает генетически заложенный код уничтожения злокачественных клеток, предотвращающий их последующий рост и размножение. В результате этого опухолевый процесс блокируется в самом начале развития. При любом нарушении иммунитета злокачественные клетки не разрушаются, и продолжается их бесконтрольное размножение. Лимфоциты, нейтрофилы и другие клетки начинают формировать вокруг клеток опухоли плотные фиброзные рубцы. В результате формирования гранулемы и протекания воспалительного процесса наблюдается интенсивный рост лимфоузла.Важно знать не только что это за болезнь — лимфома Ходжкина, но и также как именно она образуется. Прогрессирование патологического процесса провоцирует проникновение злокачественных клеток в рядом расположенные лимфоузлы и ткани некоторых органов. По мере разрастания злокачественная опухоль замещает собой здоровую ткань, провоцируя структурные и функциональные нарушения органов.
Формы заболевания
Что это такое — болезнь Ходжкина, и какие формы патологического процесса бывают? Вопрос интересует очень многих пациентов, у кого диагностировано это заболевание. В гематологии различают локальную и генерализованную форму. Локальный тип болезни характеризуется тем, что поражаются только лимфоузлы. По локализационному признаку выделяют такие формы болезни Ходжкина, как:
- периферическая;
- легочная;
- медиастинальная;
- кожная;
- нервная;
- костная.
Генерализованный тип болезни характеризуется тем, что злокачественная опухоль распространяется также в следующих органах:
- желудок;
- селезенка;
- легкие;
- печень.
В зависимости от скорости распространения патологического процесса, лимфрогранулематоз может иметь острое или хроническое протекание. Острая форма продолжается примерно несколько месяцев, а хроническая характеризуется длительным затяжным течением с чередованием обострения и ремиссии.
 По МКБ-10 у болезни Ходжкина код С81. Она относится к злокачественным новообразованиям, которые имеют 4 формы, а именно, такие как:
По МКБ-10 у болезни Ходжкина код С81. Она относится к злокачественным новообразованиям, которые имеют 4 формы, а именно, такие как:- лимфогистиоцинарная;
- смешанно-клеточная;
- нодулярно-склеротическая;
- лимфоидное истощение.
При этом учитывается распространенность опухолевого процесса. В зависимости от формы болезни сугубо индивидуально подбираются методики проведения терапии.
Стадии лимфомы
Стадии болезни Ходжкина классифицируются в зависимости от степени тяжести и распространенности злокачественного новообразования. На первой стадии практически во всех случаях симптоматика отсутствует. Болезнь обнаруживается в основном случайно при проведении периодического обследования. В лимфоузле может обнаруживаться небольшая по размерам опухоль.
На 2 стадии болезни Ходжкина опухолевый процесс распространяется сразу на несколько групп лимфоузлов, расположенных выше брюшной области. Кроме того, визуализируются образования в рядом расположенных органах и структурах.
Третья стадия характеризуется наличием обширных новообразований с обеих сторон диафрагмы с множеством гранулем в различных органах и тканях. Практически у всех пациентов опухоли присутствуют в селезенке, печени и органах кроветворения.
 При 4 стадии болезни Ходжкина наблюдается возникновение злокачественных новообразований во многих органах и структурах. При этом отмечается нарушение их функциональной деятельности. У большинства пациентов увеличены лимфоузлы.
При 4 стадии болезни Ходжкина наблюдается возникновение злокачественных новообразований во многих органах и структурах. При этом отмечается нарушение их функциональной деятельности. У большинства пациентов увеличены лимфоузлы.Причины возникновения
Что это такое — болезнь Ходжкина, и каковы причины ее возникновения, интересует очень многих людей, которые находятся в группе риска. На сегодняшний день точно не установлены причины, которые влияют на возникновение патологического процесса. В числе основных теорий его развития рассматриваются такие как наследственная, вирусная и иммунная. Большинство ученых среди основных причин болезни Ходжкина выделяют такие как:
- инфекции и вирусы;
- снижение иммунитета;
- генетическая предрасположенность;
- воздействие на организм канцерогенов;
- болезни иммунной системы.
Это заболевание совершенно не заразно, однако точной причины болезни Ходжкина доктора назвать не могут. Единственным подтвержденным фактором является наличие в организме вируса Эпштейна — Барр, который обнаружили в клетках опухоли. Он приводит к усиленному опухолевому перерождению.
Основная симптоматика
Характер симптомов болезни Ходжкина достаточно различный, однако на протяжении длительного времени патологический процесс может себя никак не проявлять. Это приводит к тому, что заболевание диагностируется на более поздних стадиях. Среди основных симптомов болезни Ходжкина можно выделить такие как:
- увеличение лимфоузлов;
- поражение внутренних органов;
- признаки системного характера.
Самым первым симптомом болезни считается лимфоденопатия. Характеризуется она локальным или распространенным увеличением лимфоузлов при нормальном самочувствии больного. Изначально наблюдается увеличение узлов в подчелюстной и шейной области. Существует вероятность возникновения патологических процессов в других областях лимфатической системы. При этом отмечается такая симптоматика, как:
- лимфоузлы увеличены;
- приобретают эластичную консистенцию;
- не спаяны с окружающими тканями;
- подвижные и безболезненные.
До тех пор, пока лимфоузлы не соприкасаются с прилегающими тканями и органами, на самочувствии пациента это никак не отражается. Однако их увеличение приводит к сдавливанию рядом расположенных тканей, и это проявляется такой симптоматикой, как:
- возникновение мучительного сухого кашля;
- одышка;
- нарушение глотательного рефлекса;
- отечность, спровоцированная высоким венозным давлением;
- нарушение пищеварения;
- поражение нервной системы;
- нарушение функции почек.
Симптоматика поражения органов обусловлена распространением злокачественных новообразований по всему пути продвижения. Все эти проявления обязательно нужно учитывать при проведении диагностики и определении особенностей терапии.
Среди системных признаков можно выделить повышение температуры, сопровождающейся наличием болезненных ощущений, сильным потоотделением и ознобом. Такое состояние наблюдается периодически, но при прогрессировании болезни оно может быть постоянно. Кроме того, наблюдаются признаки неврастении, что проявляется в виде сонливости, усталости, а также ослабления зрения и слуха. Это в основном проявляется на последних стадиях заболевания.
Человек начинает стремительно терять вес в результате нарушения функционирования многих органов. Зачастую развиваются инфекционные патологии. Именно поэтому важно знать, что это такое — болезнь Ходжкина, и как именно она проявляется, чтобы своевременно ее распознать.
Особенность протекания болезни у беременных
Многих пациентов интересует, лимфогранулематоз — это рак или нет, и каким образом протекает болезнь у беременных. При вынашивании ребенка эта болезнь представляет очень большую проблему при проведении диагностики и лечения. Все манипуляции должны проводиться под строгим контролем доктора-гинеколога.
 При беременности женщина может чувствовать значительное ухудшение самочувствия, однако стоит отметить, что заболевание развивается очень медленно, а значит, доктора могут добиться продолжительной ремиссии.
При беременности женщина может чувствовать значительное ухудшение самочувствия, однако стоит отметить, что заболевание развивается очень медленно, а значит, доктора могут добиться продолжительной ремиссии.На первоначальных сроках беременности запрещено проводить лучевую терапию. В особо тяжелых случаях доктора рекомендуют сделать аборт, так как существует вероятность угрозы для жизни пациентки. Лечение во время беременности практически исключено. Доктора стараются помочь пациентке доносить ребенка до родов, а после этого начинают терапию. Грудное вскармливание ребенка полностью исключено. Риск передачи заболевания плоду отсутствует.
Даже в случае прерывания беременности это заболевание оказывает отягощающее воздействие на протекание процесса. В таком случае менструальный цикл женщины существенно нарушается. При проведении лечения при помощи облучения паховых лимфоузлов происходит утрата функции яичников. Чтобы возвратить способность овуляции, требуется выведение яичников за пределы воздействия лучей.
Особенность болезни у детей
Родителям обязательно нужно знать, что это такое — болезнь Ходжкина, по каким причинам она возникает, а также каковы особенности ее симптоматики. У новорожденных и детей до 4 лет обычно не развивается этот вид злокачественной опухоли лимфатической системы. Наиболее часто наблюдается болезнь у детей в возрасте старше 14 лет. На первоначальных стадиях дети практически не ощущают никаких признаков. Однако немного позже могут проявляться такие признаки, как:
- ребенок очень часто устает;
- наблюдается увеличение лимфоузлов;
- проявляются признаки зудящего дерматоза;
- ребенок сильно худеет;
- повышается температура тела;
- может быть сильная потливость.
Все это сильно беспокоит ребенка, однако несколько позже симптомы нарастают, а также начинаются в селезенке и печени. У детей до 3-летнего возраста наблюдается постоянное увеличение лимфоузлов, однако подобное состояние может быть при других болезнях. Распознать заболевание может только квалифицированный доктор.
Для детского лимфогранулематоза типично наличие злокачественных изменений в тканях лимфатической системы, что связано с распространением лимфогранулем по всем органам и тканям. В основном болезнь локализуется в шейных лимфоузлах, что проявляется в виде воспалительного процесса во рту и носоглотке. Если патологические процессы распространяются на область груди, то наблюдается поражение грудной клетки, легочных тканей с высокой вероятностью компрессии.
Если болезнь локализуется во внутригрудных лимфоузлах, то ребенка беспокоит мучительный кашель. Изначально он просто кашляет, но через время патологический процесс начинает еще больше прогрессировать, и кашель приобретает приступообразный характер. При каждом таком приступе у ребенка возникают сильные боли в области груди.
Если у врача имеются подозрения на наличие лимфогранулематоза, то ребенку проводят точно такую же диагностику, что и взрослому. А при подтверждении диагноза его отправляют в стационар.
Проведение диагностики
Продолжительность жизни при болезни Ходжкина во многом зависит от стадии патологического процесса, своевременной диагностики и особенностей проведения терапии. Так как это заболевание имеет достаточно неспецифичные признаки, то диагностировать его достаточно сложно, особенно на первоначальных стадиях.
 Именно этим и обусловлено позднее начало лечения, когда лимфогранулема достигает значительных размеров. Для проведения обследования применяются такие методики, как:
Именно этим и обусловлено позднее начало лечения, когда лимфогранулема достигает значительных размеров. Для проведения обследования применяются такие методики, как:- исследование крови;
- оценка функции печени;
- рентгенография;
- бронхоскопия;
- лапароскопия;
- пункция костного мозга;
- гистологическое исследование.
Общий анализ крови позволяет оценить определенные функции внутренних органов. Может также снижаться уровень гемоглобина и тромбоцитов. Лимфоциты при этом очень сильно занижены, а СОЭ выше нормы. Биохимический анализ крови поможет определить белки воспаления, а на более поздних стадиях билирубин очень сильно повышается.
При лимфоидном преобладании при болезни Ходжкина рентген помогает увидеть увеличение лимфоузлов, а также наличие изменений внутренних органов. УЗИ поможет определить размер лимфатических узлов, наличие или отсутствие метастазов в органах, а также степень поражения. Компьютерная томография позволяет определить, где именно расположена опухоль и каков ее состав. Кроме того, есть возможность оценить общее состояние организма. Все это помогает быстро определить наличие заболевания и провести качественное комплексное лечение.
Особенность лечения
Многих пациентов интересует, лечится ли болезнь Ходжкина и какие для этого применяются методики. При своевременно проведенной диагностике и правильно подобранным методикам терапии, лимфома успешно лечится и есть возможность достичь полной ремиссии. Для проведения терапии, больного госпитализируют в онкологическое отделение и выбирают наиболее подходящий метод. Можно выделить такие методики лечения, как:
- радиотерапия;
- химиотерапия;
- проведение хирургического вмешательства.
Радиотерапия подразумевает под собой воздействие лучевой терапии на клетки опухоли, что приводит к их мутационному изменению, что совершенно несовместимо с последующим существованием и размножением злокачественных клеток. Для проведения терапии применяют самые различные методики, однако самой радикальной считается мантиевидная. Этот способ используется при протекании 1 и 2 стадии заболевания и представляет собой метод облучения всех пораженных областей организма. При 3 и 4 стадии одного только облучения недостаточно. Дополнительно также применяют химиотерапию.
 Химиотерапевтические методики разработаны с целью быстрого купирования активного деления злокачественных клеток. При проведении химиотерапии применяются самые различные комбинации противоопухолевых препаратов. Правильно подобранный лечебный курс для каждой стадии обеспечивает отсутствие обострений на длительное время. Для предотвращения рецидивов лимфомы при определенных формах болезни, устойчивых к стандартным схемам терапии, применяют так называемую терапию «спасение». В ее состав входят противоопухолевые препараты «Цисплатин» и «Цитарабин», а также их аналоги. Внедрение этих лекарственных средств в клетки провоцирует гибель злокачественных опухолей.
Химиотерапевтические методики разработаны с целью быстрого купирования активного деления злокачественных клеток. При проведении химиотерапии применяются самые различные комбинации противоопухолевых препаратов. Правильно подобранный лечебный курс для каждой стадии обеспечивает отсутствие обострений на длительное время. Для предотвращения рецидивов лимфомы при определенных формах болезни, устойчивых к стандартным схемам терапии, применяют так называемую терапию «спасение». В ее состав входят противоопухолевые препараты «Цисплатин» и «Цитарабин», а также их аналоги. Внедрение этих лекарственных средств в клетки провоцирует гибель злокачественных опухолей.Однако даже при применении такой схемы терапии существует высокая вероятность возникновения рецидивов. В таком случае применяют ударные дозы химиотерапевтических препаратов, помогающих уничтожить все клеточные компоненты крови, поэтому после лечения требуется их трансплантация.
Операцию делают очень редко, только при образовании больших опухолей в лимфоузлах или при наличии необратимых изменений в пораженных органах. Лучевая терапия наиболее результативна на первоначальных стадиях заболевания. Курс терапии составляет примерно месяц. За это время пациенту проводят 15 сеансов, и у него должна выработаться стойкая ремиссия. Доктор сугубо индивидуально подбирает наиболее подходящую для пациента схему проведения терапии, исходя из особенностей его состояния, стадии заболевания, а также отсутствия или наличия метастазов. Среди основных критериев грамотно проведенной терапии можно выделить такие:
- уменьшение или полное исчезновение имеющейся симптоматики;
- уменьшение размеров лимфоузлов;
- исчезновение опухолевых клеток.
Если заболевание не поддается терапии, то путем хирургического вмешательства убирают слишком большие злокачественные новообразования, а также могут полностью удалять селезенку. Операция проводится в том случае, если нужно спасти жизнь пациенту. Для устранения побочных проявлений, которые могут быть от лучевой и химиотерапии, больному назначают лекарственные препараты, помогающие укрепить иммунную систему, а также витамины. Все эти методики терапии убивают также и здоровые клетки, поэтому пациенту после завершения терапии придется пережить пересадку костного мозга.
Самостоятельное лечение болезни Ходжкина народными средствами не проводится, так как они будут малорезультативными и могут применяться только в качестве вспомогательных.
Прогноз
При болезни Ходжкина прогноз зависит от стадии протекания болезни, ее гистологии, а также вероятности возникновения рецидивов. Многие пациенты при правильном подходе к терапии полностью выздоравливают. У людей с 1 и 2 стадией болезни, при проведении комплексной терапии, которая сочетает радиотерапию и химиотерапию, наблюдается полное выздоровление со стойкой продолжительной ремиссией.
 Если симптоматика была обнаружена на последней стадии болезни, и лечение было начато очень поздно, то на продолжительную ремиссию не стоит надеяться. Кроме того, прогноз болезни зависит от наличия метастазов, так как многие органы могут поражаться таким образом, что восстановлению уже не подлежат.
Если симптоматика была обнаружена на последней стадии болезни, и лечение было начато очень поздно, то на продолжительную ремиссию не стоит надеяться. Кроме того, прогноз болезни зависит от наличия метастазов, так как многие органы могут поражаться таким образом, что восстановлению уже не подлежат.Существует высокий риск возникновения рецидивов. После проведения терапии у некоторых пациентов болезнь может снова вернуться. В таком случае прогноз будет достаточно неутешительным. Иногда лимфома Ходжкина просто не поддается совершенно никакой терапии. Однако подобное явление встречается очень редко.
Осложнения заболевания
Осложнения болезни Ходжкина во многом зависят от степени распространения патологического процесса. Прежде всего, это могут быть различного рода серьезные инфекции. Осложнения возникают по причине сильной слабости организма на фоне болезни Ходжкина и сложной терапии. Кроме того, возможны также и такие осложнения, как:
- обструкция дыхательной, пищеварительной и мочевыводящей системы;
- возникновение уплотнений воспалительного характера;
- болезни крови;
- печеночная, почечная и сердечная недостаточность.
Любое состояние может спровоцировать возникновение проблем со здоровьем, а также многие из них способны значительно уменьшить продолжительность жизни пациента.
Профилактические мероприятия
Четких указаний и рекомендаций относительно проведения профилактики заболевания не существует. Доктора рекомендуют тщательно оберегать себя от проникновения различных болезнетворных микроорганизмов, воздействия канцерогенов, а также своевременно проводить лечение герпеса различных видов.
www.syl.ru
Кошкина болезнь | Презент
Об этой болезни – токсоплазмозе – слышали многие. Говорят, она передается человеку от кошек. Говорят, она очень опасна для людей. И даже иногда говорят, что лучше не держать кошек вовсе, чтобы не заболеть коварным недугом. Что из этих разговоров – правда, а что – ложь, рассказал наш постоянный консультант, ветеринарный специалист Александр Смирнов.

Токсоплазмоз – заболевание, вызываемое простейшими микроорганизмами (токсоплазмами), которым переболело около трети людей на всей планете. Причем большая часть перенесших болезнь об этом даже не догадывается! О том, что в анамнезе имеется токсоплазмоз, как правило, знают лишь женщины. Да и те узнают о перенесенном заболевании во время беременности, когда при постановке на учет в женской консультации сдают целый ряд анализов, в том числе проходят исследование и на токсоплазмоз.
Человек, действительно, может заразиться токсоплазмозом только от кошки. Дело в том, что половое созревание этих микроорганизмов происходит исключительно в эпителиальных клетках кишечника кошек. После этого вместе с калом выделяются ооцисты (одна из стадий развития одноклеточных животных). Через 1–5 суток, в зависимости от температуры окружающей среды, токсоплазмы становятся опасны для всех видов млекопитающих, в том числе и человека.
Однако не спешите выгонять кошку из дома! Во‑первых, усатых можно оградить от встречи с токсоплазмой. А во‑вторых, не так страшна эта болезнь, как ее малюют! Реальную опасность она может представлять только для людей с серьезно ослабленным иммунитетом (например, для ВИЧ-инфицированных) и женщин, которые заболели токсоплазмозом во время беременности. В этом случае заболевание грозит выкидышем и уродствами плода. Но если женщина перенесла токсоплазмоз ранее, в ее организме (как и в организме мужчин) выработались антитела к болезни. В этом случае угрозы для протекания беременности и здоровья малыша нет. Именно для установления наличия антител и производится анализ на токсоплазмоз.
ЧТОБЫ ВАША КОШКА НЕ СТАЛА НОСИТЕЛЕМ ТОКСОПЛАЗМОЗА, В ПЕРВУЮ ОЧЕРЕДЬ ИСКЛЮЧИТЕ ИЗ ЕЕ РАЦИОНА СЫРОЕ МЯСО, ЗАМЕНИВ ЕГО СУХИМ КОРМОМ.
Но как заболевают токсоплазмозом кошки? В большинстве случаев заражение происходит во время употребления ими сырого мяса (даже купленного в магазине!). Больше всех подвержены болезни кошки, которые имеют доступ на улицу: там они могут поймать и съесть мышь или крысу, «познакомиться» с экскрементами другой кошки и таким образом «поймать» болезнь. Но и домашняя кошка не застрахована от токсоплазмоза! Заразиться она может опять же через сырое мясо или даже нюхая обувь хозяев, ведь человек может принести токсоплазму на подошве туфель.
Заболевание протекает в двух формах – острой и хронической. Клинические проявления острой формы – ринит, выделения из носа, повышение температуры, расстройства желудочно-кишечного тракта, увеличение лимфоузлов. Затем даже без лечения у основной массы млекопитающих, к которым относится и человек, иммунитет подавляет воспалительные процессы, вызванные попаданием токсоплазмы в организм, и заболевание переходит в хроническую форму. Подчеркнем еще раз – большинство людей и не догадываются, что переболели токсоплазмозом!
Но даже если беременная женщина, сдав анализы, узнает, что у нее нет антител к токсоплазмозу, и при этом в ее доме живет кошка, опять же это не повод со страху расставаться с мурлыкой! Примите меры предосторожности. В первую очередь нужно сделать так, чтобы беременная женщина не имела контакта с кошачьими экскрементами – пусть кошкин лоток убирает какой-нибудь другой член семьи. Или на крайний случай делать это нужно в перчатках. Есть еще один момент: так как ооциты, находясь в кошачьем кале, становятся опасны самое раннее через сутки после попадания в окружающую среду, нужно просто чаще убирать лоток. По крайней мере минимум раз в сутки. Обязательно тщательно мыть лоток и обрабатывать дезинфицирующим средством. И тогда опасность заражения исчезнет!
А чтобы ваша кошка не стала носителем токсоплазмоза, в первую очередь исключите из ее рациона сырое мясо, заменив его сухим кормом. Даже если ваша киса гуляет по улице, привыкнув к сухому корму, она не соблазнится мышью или птичкой. Удовлетворив охотничий инстинкт, кошка не станет пробовать жертву на зуб. Конечно, на сто процентов эти меры не гарантируют защиты от токсоплазмоза, но шансы вашей питомицы повстречаться с коварным микроорганизмом сократятся в разы.
Записала Дарья Юрова
Друг мой, аспид
Что такое хорошо и что такое плохо для иммунитета
Ложимся в позу!
Заводим традиции!
Питание по правилам
Храни меня, иммунитет!
Вопрос ветеринарному врачу
present-dv.ru
что это за болезнь, симптомы, причины возникновения
Лимфома Ходжкина — онкологическое заболевание чаще встречающееся у молодых людей и детей. Конечно, подобный диагноз вызовет страх у любого. Однако данное заболевание имеет положительные прогнозы излечения даже при значительном распространении злокачественного процесса.
Что такое лимфома Ходжкина
Первые записи о данной патологии датированы 1832 годом и сделаны Томасом Ходжкиным. Другое название заболевание – лимфогранулематоз. Подвержены лимфоме Ходжкина больше мужчины, нежели женщины.

До того момента, как была разработана и введена в практику классификация лимфом предполагали, что лимфогранулематоз имеет в развитии 2 пика – в до 40 лет и после 50. Однако современная медицина доказала, что второй пик отсутствует или имеет незначительное развитие.
В 85% случаев Лимфома Ходжкина, ранее считавшаяся неизлечимой, отступает полностью или наступает стойкая ремиссия.
На ранней стадии развития патология не имеет явных признаков. Поражая лимфатические узлы, лимфогранулематоз вовлекает в патологический процесс другие органы, на этом этапе появляется симптоматика. Она зависит от того какие системы и органы поражены заболеванием.
Причины образования лимфомы Ходжкина
Причины возникновения лимфомы Ходжкина науке не известны. Существует теория о том, что заболевание представляет собой В-клеточное новообразование, которое прогрессирует на фоне Т-клеточного иммунодефицита, вызванного гипофункцией тимуса.
К предрасполагающим факторам можно отнести:
- Заболевания инфекционной природы, при этом происходит бесконтрольное деление клеток лимфосистемы. Под влиянием вирусов в клетках начинается мутация.
- Врожденные патологии иммунной системы – синдром Луи-Бара, Вискотта-Олдрича и др..
- Заболевания аутоиммунной системы – ревматоидный артрит, синдром Шегрена, целиакия, красная волчанка и др.
- Предрасположенность на генном уровне. Хотя генетические маркеры не выявлены, но статистика утверждает, что в семьях, где данная патология уже диагностировались, процент заболеваемости выше.
- Работа на вредном производстве. Контакт с канцерогенными химическими соединениями – бензолами, анилиновыми красителями, солями тяжелых металлов и др. приводит к развитию лимфомы Ходжкина.
- Радиация, облучение, действие электрических полей токов высокой частоты.
Признаки, симптомы и проявления
Определить заболевание на начальной стадии практически невозможно. Лимфома Ходжкина чаще диагностируется на 3-4 стадии. В этот период лимфогранулематоз имеет следующие симптомы:
- В первую очередь происходит увеличение лимфатических узлов. Обычно это можно заметить в области шеи. При этом человек не чувствует никаких дискомфортных ощущений. Иногда сначала в патологический процесс вовлекается паховая область. Лимфоузлы при этом могут разрастаться до колоссальных размеров.
- В случае лимфогранулематоза печень и селезенка увеличиваются в размерах, но беспокойств больному не причиняют.
- Переломы из-за хрупкости костной системы. такое явление характерно для людей, метастазы у которых дошли до костей.
- Чувство нестерпимого зуда. Такое явление обусловлено увеличением количества лейкоцитов в крови.
- Беспричинный кашель, приступы которого не снимаются приемом медикаментозных средств.
- Из-за пережима бронхов возникает одышка, причем как состоянии покоя, так и после физических нагрузок.
- Затрудненное глотание. Это происходит из-за пережимания пищевода увеличенными лимфоузлами.
- Отечность.
- Диарея сменяющаяся запором, метеоризм.
- Рвота и чувство тошноты.
- Чрезмерное потоотделение.
- В редких случаях наблюдается онемение в конечностях, почечная дисфункция.
Ослабление иммунитета может проявляться следующими симптомами:
- Повышение температуры, озноб и ломота в теле. Данные проявления списываются на простуду, однако они проявляются снова и снова.
- Постоянное чувство усталости, которое не дает вести привычный образ жизни.
- Стремительная потеря веса.
- Подверженность инфекционным заболеваниям.
Стадии лимфомы Ходжкина
В зависимости от степени поражения и распространения лимфому Ходжкина классифицирую на стадии:
- Начальная стадия характеризуется отсутствием клинических проявлений. Патология на данном этапе обнаруживается крайне редко, в основном случайно, при обследовании совершенно по другому поводу. В патологический процесс вовлечены одиночные лимфоузлы.
- При лимфогранулематозе 2 степени поражены несколько групп лимфоузлов, при этом диагностируются гранулематозные новообразования в ближайших системах и органах.
- 3 стадия отличается множественным поражением лимфоузлов с обеих сторон грудобрюшной перегородки. Гранулематозные включения образуются уже в нескольких органах: чаще всего это селезенка, печень и сердце.
- На 4 стадии онкопроцессы затрагивают уже многие системы, нарушая их функционирование. Параллельно наблюдается увеличение лимфоузлов.
Клиническая картина при лимфоме Ходжкина весьма разнообразна, все зависит от того какие органы и структуры вовлечены в патологический процесс. Отсутствие симптомов на начальной стадии становится причиной диагностики заболевания на поздних стадиях.
Лечение лимфомы Ходжкина
Стандартная система терапии онкологических заболеваний — хирургия, лучевая терапия, химия — не применима при лимфоме Ходжкина. Операция допускается лишь при поражении одного лимфатического узла, что должно быть подтверждено компьютерной или магнитнорезонансной томографией и исследованиями крови. При этом специалисты в большинстве случаев не прибегают в дальнейшем к радио- и химиотерапии.
Классическая картина на более поздних стадиях требует комплексного лечения, которое включает прием нескольких химиопрепаратов. Длительность и дозировка препаратов зависит от стадии, к примеру, на первой стадии заболевания показано 2 цикла цитостатиков, на более поздних — 4-6 курсов. Высокая концентрация химиопрепаратов требуется для подавления развития атипичных клеток, но это провоцирует массу побочных эффектов. Снизить уровень неблагоприятного воздействия способны новейшие цитостатики, но они из-за своей дороговизны применяются, в основном, за границей. После прохождения курса больной обследуется, для определения эффективности проводимой терапии.
При отсутствии должного воздействия циостатиков пациенту показан курс лучевой терапии. Доза и длительность курса определяется специалистами в индивидуальном порядке. Достичь положительных результатов помогает направленное действие радиолуча под контролем компьютерного томографа.
Значительно улучшить прогноз позволяет применение инновационных методик. К примеру, лечение моноклональными антителами, которые точечно убивают атипичные клетки и восстанавливая функции иммунной системы. Сюда же можно отнести и пересадку костного мозга. Однако данные методики отличаются своей высокой стоимостью и требуют высокого профессионализма от медицинского персонала.
На поздних стадиях возможна резекция селезенки, с последующим назначением кортикостероидов и других симптоматических мероприятия.
Всех без исключения — и больных, и его родственников интересует вопрос — сколько можно прожить с данным заболеванием. Лимфома Ходжкина считается тяжелым заболеванием, но не является неизлечимым. Продолжительность жизни зависит от стадии и распространения патологического процесса, возраста пациента, ответа организма на применение химиопрепаратов и терапии блучением.
На 1 стадии полностью излечиваются от болезни 98%, на 2 — 95%, конечно при условии грамотного лечения. Статистика показывает, что на 3 стадии прогноз 5-летней выживаемости достигает 70%. Однако на данном этапе значительно возрастает риск рецидива.
Важно. Особое внимание уделяется возникновению обострений: повторное диагностирование лимфогранулематоза в первый год после терапии значительно ухудшает прогнозные показатели выживаемости.
Даже 4 стадия имеет положительные прогнозы в 60% случаев, но только при условии проведения правильно подобранного курса высокодозированной радио- и химиотерапии.
Профилактика лимфомы Ходжкина
Вследствие того что этиология возникновения лимфомы Ходжкина до сих пор невыяснена, специальных профилактических мероприятий не разработано. Следует постоянно следить за состоянием своего здоровья, своевременно лечить заболевания вирусной и инфекционной природы, принимать витаминизированные комплексы и отказаться от курения и алкоголя. Активный образ жизни и здоровое питание помогут избежать многих проблем со здоровьем.
Особого внимания заслуживает профилактика возникновения рецидивов. После успешной терапии рекомендуется избегать физио-, электро- и тепловых процедур, чрезмерных физических нагрузок.
Запрещена работа на вредном производстве. Для поддержания нормального уровня лейкоцитов в крови показаны переливания крови. Для предотвращения нежелательных явлений женщинам следует планировать зачатие через 2 года после выздоровления.
Болезнь Ходжкина – опасное онкологическое заболевание. К счастью, процент излечения весьма высок, но он напрямую зависит от своевременности диагностики и правильности назначаемого лечения. Для предотвращения возникновения и развития любых заболеваний следует ежегодно проходить диспансеризацию.
onkologpro.ru
Болезнь Ходжкина — это… Что такое Болезнь Ходжкина?
| Болезнь Ходжкина | |
|---|---|
| Микропрепарат: биоптат лимфоузла. Характерная клетка Рид — Березовского — Штернберга | |
| МКБ-10 | C81. |
| МКБ-9 | 201 |
| DiseasesDB | 5973 |
| 000580 | |
| med/1022 | |
Лимфогранулематоз (синонимы: болезнь Ходжкина, злокачественная гранулёма, англ. Hodgkin’s disease, Hodgkin’s lymphoma) — злокачественное заболевание лимфоидной ткани, характерным признаком которого является наличие гигантских клеток Рид — Березовского — Штернберга, обнаруживаемых при микроскопическом исследовании поражённых лимфатических узлов.
История описания
В 1832 Томас Ходжкин описал семерых больных, у которых наблюдалось увеличение лимфатических узлов и селезёнки, общее истощение и упадок сил. Во всех случаях болезнь имела летальный исход. Спустя 23 года С. Уилкс назвал это состояние болезнью Ходжкина, изучив описанные Ходжкином случаи и добавив к ним 11 собственных наблюдений.
Этиология и эпидемиология
Болезнь принадлежит к большой и достаточно разнородной группе заболеваний, относящихся к злокачественным лимфомам. Основная причина возникновения болезни не совсем ясна, но некоторые эпидемиологические данные, такие как: совпадение по месту и времени, спорадические множественные случаи у некровных родственников, говорят об инфекционной природе болезни, а точнее вирусной (вирус Эпштейна — Барр (англ. Epstein-Barr virus, EBV)). Ген вируса обнаруживается при специальных исследованиях в 20—60 % биопсий. Эту теорию подтверждает и некоторая связь болезни с инфекционным мононуклеозом. Другими способствующими факторами могут быть генетическая предрасположенность и, возможно, химические вещества.
Это заболевание встречается только у человека и чаще поражает представителей белой расы. Лимфогранулематоз может возникнуть в любом возрасте. Однако существует два пика заболеваемости: в возрасте 20—29 лет и старше 55 лет. И мужчины, и женщины, за исключением детей до 10 лет (чаще болеют мальчики) болеют лимфогранулематозом одинаково часто, но мужчины всё же несколько чаще, с соотношением 1,4:1.
Частота возникновения заболевания — примерно 1/25000 человек/год, что составляет около 1 % от показателя для всех злокачественных новообразований в мире и примерно 30 % всех злокачественных лимфом.
Патологическая анатомия
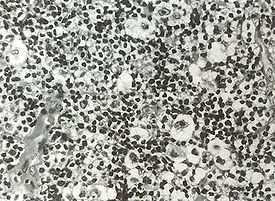
Болезнь Ходжкина. Нодулярный склероз. Лакунарные клетки.
Обнаружение гигантских клеток Рид — Березовского — Штернберга и их одноядерных предшественников, клеток Ходжкина, в биоптате есть обязательный критерий диагноза лимфогранулематоза. По мнению многих авторов, только эти клетки являются опухолевыми. Все остальные клетки и фиброз есть отражение иммунной реакции организма на опухолевый рост. Главными клетками лимогранулематозной ткани, как правило, будут мелкие, зрелые Т-лимфоциты фенотипа CD2, CD3, CD4 > CD8, CD5 с различным количеством В-лимфоцитов. В той или иной степени присутствуют гистиоциты, эозинофилы, нейтрофилы, плазматические клетки и фиброз. Соответственно различают 4 основных гистологических типа:
- Лимфогистиоцитарный вариант — примерно 15 % случаев болезни Ходжкина. Чаще болеют мужчины моложе 35 лет, обнаруживается в ранних стадиях и имеет хороший прогноз. Преобладают зрелые лимфоциты, клетки Рид — Березовского — Штернберга редкие. Вариант низкой злокачественности.
- Вариант с нодулярным склерозом — наиболее частая форма, 40—50 % всех случаев. Встречается обычно у молодых женщин, располагается часто в лимфатических узлах средостения и имеет хорошой прогноз. Характеризуется фиброзными тяжами, которые делят лимфоидную ткань на «узлы». Имеет две главные черты: клетки Рид — Березовского — Штернберга и лакунарные клетки. Лакунарные клетки большие по размеру, имеют множество ядер или одно многолопастное ядро, цитоплазма их широкая, светлая, пенистая.
- Смешанноклеточный вариант — примерно 30 % случаев болезни Ходжкина. Наиболее частый вариант в развивающихся странах, у детей, пожилых лиц и у больных СПИДом. Чаще болеют мужчины, клинически соответствует II—III стадии болезни с типичной общей симптоматикой и склонностью к генерализации процесса. Микроскопическая картина отличается большим полиморфизмом со множеством клеток Рид — Березовского — Штернберга, лимфоцитов, плазмоцитов, эозинофилов, фибробластов.
- Вариант с подавлением лимфоидной ткани — самый редкий, меньше 5 % случаев. Клинически соответствует IV стадии болезни. Чаще встречается у пожилых больных. Полное отсутствие лимфоцитов в биоптате, преобладают клетки Рид — Березовского — Штернберга в виде пластов или фиброзные тяжи или их сочетание.
Симптомы, клиническая картина
Заболевание обычно начинается с увеличения лимфатических узлов на фоне полного здоровья. В 70—75 % случаев это шейные или надключичные лимфатические узлы, в 15—20 % подмышечные и лимфатические узлы средостения и 10 % это паховые узлы, узлы брюшной полости и т. д. Увеличенные лимфатические узлы безболезненны, эластичны.
Вследствие того, что часто поражается лимфатическая ткань, расположенная в грудной клетке, первым симптомом заболевания может быть затруднение дыхания или кашель вследствие давления на лёгкие и бронхи увеличенных лимфатических узлов, но чаще всего поражение средостения обнаруживается при случайной обзорной рентгенографии грудной клетки.
Увеличенные лимфатические узлы могут спонтанно уменьшаться и снова увеличиваться, что может привести к затруднению в постановке диагноза.
У небольшой группы больных отмечаются общие симптомы: температура, ночная проливная потливость, потеря веса и аппетита. Обычно это пожилые люди(>50 лет)со смешанноклеточным гистологическим вариантом или вариантом с подавлением лимфоидной ткани. Известная лихорадка Пеля — Эбштайна (температура 1—2 недели, сменяемая периодом апирексии), сейчас наблюдается значительно реже. Появление этих симптомов в ранних стадиях утяжеляет прогноз.
У некоторых больных наблюдаются генерализованный кожный зуд и боль в поражённых лимфатических узлах. Последнее особенно характерно после приёма алкогольных напитков.
Поражение органов и систем
- Увеличение лимфатических узлов средостения наблюдается в 45 % случаев I—II стадии. В большинстве случаев не сказывается на клинике и прогнозе, но может вызывать сдавливание соседних органов. О значительном увеличении можно говорить, когда ширина новообразования на рентгенограмме превышает 0,3 (МТИ > 3 Mass Thorac Index) по отношению к ширине грудной клетки.
- Селезёнка — спленомегалия, поражается в 35 % случаев и, как правило, при более поздних стадиях болезни.
- Печень — 5 % в начальных стадиях и 65 % в терминальной.
- Лёгкие — поражение лёгких отмечается в 10—15 % наблюдений, которое в некоторых случаях сопровождается выпотным плевритом.
- Костный мозг — редко в начальных и 25—45 % в IV стадии.
- Почки — чрезвычайно редкое наблюдение, может встречаться при поражении внутрибрюшных лимфатических узлов.
- Нервная система — главным механизмом поражения нервной системы является сдавление корешков спинного мозга в грудном или поясничном отделах уплотнёнными конгломератами увеличенных лимфатических узлов с появлением боли в спине, пояснице.
Инфекции
Из-за нарушения клеточного иммунитета при болезни Ходжкина часто развиваются инфекции: вирусные, грибковые, протозойные, которые ещё более утяжеляются химиотерапией и/или лучевой терапией. Среди вирусных инфекций первое место занимает вирус опоясывающего герпеса (Herpes zostеr — вирус ветряной оспы). Среди грибковых заболеваний наиболее частыми являются кандидоз и криптококковый менингит. Токсоплазмоз и пневмония, вызванная пневмоцистой (Pneumocystis jiroveci), являются частыми протозойными инфекциями. При лейкопении на фоне химиотерапии могут развиться и банальные бактериальные инфекции.
Стадии заболевания лимфогранулематозом
В зависимости от степени распространённости заболевания выделяют 4 стадии лимфогранулематоза (Энн-Арборская классификация):
- 1 стадия — опухоль находится в лимфатических узлах одной области (I) или в одном органе за пределами лимфатических узлов.
- 2 стадия — поражение лимфатических узлов в двух и более областях по одну сторону диафрагмы (вверху, внизу) (II) или органа и лимфатических узлов по одну сторону диафрагмы (IIE).
- 3 стадия — поражение лимфатических узлов по обе стороны диафрагмы (III), сопровождаюшееся или нет поражением органа (IIIE), или поражение селезёнки (IIIS), или всё вместе.
- Стадия III(1) — опухолевый процесс локализован в верхней части брюшной полости.
- Стадия III(2) — поражение лимфатических узлов, расположенных в полости таза и вдоль аорты.
- 4 стадия — заболевание распространяется помимо лимфатических узлов на внутренние органы: печень, почки, кишечник, костный мозг и др. с их диффузным поражением
- Для уточнения расположения используют буквы E, S и X, значение их приведено ниже.
Расшифровка букв в названии стадии
Каждая стадия подразделяется на категорию А и В соответственно приведённому ниже.
- Буква А — отсутствие симптомов заболевания у пациента
- Буква В — наличие одного или более из следуюющего:
- необъяснимая потеря массы тела более 10 % первоначальной в последние 6 месяцев,
- необъяснимая лихорадка (t > 38 °C),
- проливные поты.
- Буква Е — опухоль распространяется на органы и ткани, расположенные рядом с поражёнными группами крупных лимфатических узлов.
- Буква S — поражение селезёнки.
- Буква X — объёмное образование большого размера.
Диагноз
Основным критерием для постановки диагноза служит обнаружение гигантских клеток Рид — Березовского — Штернберга и/или клеток Ходжкина в биоптате, извлечённом из лимфатических узлов. Используются и современные медицинские методы: (ультразвуковое исследование органов брюшной полости, компьютерная рентгеновская или магнитнорезонансная томография органов грудной клетки). При выявлении изменений в лимфатических узлах необходима гистологическая верификация диагноза.
- Обязательные методы:
- Хирургическая биопсия
- Подробный анамнез с упором на выявление или нет симтомов группы В
- Полное физикальное обследование с оценкой лимфаденопатии
- Лабораторное исследование с полной гемограммой (гематокрит, эритроциты, СОЭ, лейкоциты-тип, глобулины, проба Кумбса, функциональные пробы печени и т. д.)
- Рентгенография грудной клетки в двух проекциях
- Миелограмма и биопсия костного мозга
- Исследования по показаниям:
- Компьютерная томография
- Лапаротомия для определения стадии и спленэктомия
- Торакотомия и биопсия лимфатических узлов средостения
- Сцинтиграфия с галлием
Данные лабораторного исследования
Показатели периферической крови не специфичны для данного заболевания. Отмечаются:
- Повышение СОЭ
- Лимфоцитопения
- Анемия различной степени тяжести
- Аутоиммунная гемолитическая анемия с положительной пробой Кумбса (редко)
- Снижение Fe и TIBC
- Незначительный нейтрофилёз
- Тромбоцитопения
- Эозинофилия, особенно у больных кожным зудом
Антигены
В диагностике лимфогранулематоза могут быть полезны два антигена.
- CD15, идентифицированный как моноклональное антитело Leu M1 и относящийся к Lewis X кровяному антигену; функционирует как адгезивный рецептор, обнаруживается при всех подтипах лимфогранулематоза, кроме лимфогистиоцитарного варианта.
- Антиген CD30 (Ki-1), который появляется во всех клетках Рид — Березовского — Штернберга.
Лечение
В настоящее время используются следуюшие методы лечения:
При I—II стадиях болезни Ходжкина, при отсутствии симптомов В лечение, как правило, включает только облучение в дозе 3600—4400 cCy (1000-cCy еженедельно), с помощью которого достигается до 85 % длительных ремиссий. Лучевая терапия проводится специальными аппаратами. Облучаются определённые группы лимфатических узлов. Действие облучения на другие органы нейтрализуется с помощью специальных защитных свинцовых фильтров.
Для химиотерапии в настоящее время используется схема ABVD (доксорубицин, блеомицин, винбластин, дакарвазин) циклами по 28 дней в течение, как минимум, 6 месяцев. Недостатком схемы MOPP (мехлорэтамин, винкристин (Oncovin), прокарбазин, преднизолон) является развитие лейкоза в отдалённом будущем (через 5—10 лет). Схема ChlVPP (хлорамбуцил, винбластин, прокарбазин, преднизолон).
Наиболее перспективным и эффективным методом лечения является комбинированная химио-лучевая терапия, которая позволяет получить длительные, 10—20-летние ремиссии более чем у 90 % больных, что равноценно полному излечению.
Как правило, большинство больных с болезнью Ходжкина начинают первый курс лечения в стационаре, а затем, при условии хорошей переносимости лекарств, продолжают получать лечение в амбулаторных условиях.
Прогноз
В настоящее время терапия болезни Ходжкина, а это всё-таки злокачественное заболевание, осуществляется достаточно успешно (в 70—84 % случаев удаётся достичь 5-летней ремиссии). По данным Национального института рака (США), пациенты, у которых полная ремиссия продолжается более 5 лет после окончания лечения, могут считаться окончательно излеченными. Количество рецидивов колеблется в пределах 30—35 %.
Наиболее часто используются по меньшей мере 3 системы клинических прогностических факторов, предложенных наиболее крупными кооперированными группами: EORTC (European Organization for the Research and Treatment of Cancer), GHSG (German Hodgkin’s lymphoma Study Group) и NCIC/ECOG (National Cancer Institute of Canada и Eastern Cooperative Oncology Group).
| Прогностическая группа | EORTC | GHSG | NCIC/ECOG |
|---|---|---|---|
| Благоприятная | благоприятная – favorable CS* I и II стадии без факторов риска | ранняя — early CS I и II стадии без факторов риска | низкого риска – low risk CS IA с поражением одного лимфатического узла, гистологический вариант только лимфоидное преобладание или нодулярный склероз, размеры лимфатического узла не более 3 см и локализация в верхней трети шеи, СОЭ менее 50мм/час, возраст менее 50 лет |
| Промежуточная | неблагоприятная — unfavorable CS I –II стадии с факторами риска A, B, C, D | промежуточная – intermediate CS I –II А стадии с факторами риска A, B, C, D и II B стадия с факторами риска B, C | не специфицирована CS I –II стадии, не входящие в группы низкого и высокого риска |
| Неблагопритяная | распространенная-advanced III и IV стадии | неблагоприятная – unfavorable CS IIB стадия с факторами риска A, D, а также III и IV стадии | высокого риска — high risk CS I и II стадии с массивным поражением средостения или периферических лимфатических узлов или интраабдоминальное поражение, а также III и IV стадии |
| Факторы риска | А. массивное поражение средостения – МТИ > 0.35 B. поражение лимфатических узлов > 4 областей (area) C. СОЭ > 50 при стадии А и СОЭ > 30 при стадии В D. возраст > 50лет | А. массивное поражение средостения – МТИ > 0.35 B. поражение лимфатических узлов > 3 областей C. СОЭ > 50 при стадии А и СОЭ > 30 при стадии В D. экстранодаль- ное поражение (стадия Е) | А.возраст > 40 лет B. гистологический вариант смешаннокле-точный или лимфоидное истощение C. СОЭ > 50 D.поражение лимфатических узлов > 4 областей (area) |
Дополнительно
- Патологоанатомическая диагностика опухолей под редакцией академика АМН СССР Н. А. Краевского
- Патологическая анатомия болезней плода и ребёнка, Т. Е. Иванковская, Л. В. Леонова
- англ. Harrison’s Principles of Internal Medicine, 14th Edition, McGraw-Hill, Health Professions Division
- греч. ΕΣΩΤΕΡΙΚΗ ΠΑΘΟΛΟΓΙΑ ΑΠΘ, ΤΜΗΜΑ ΙΑΤΡΙΚΗΣ-ΤΟΜΕΑΣ ΠΑΘΟΛΟΓΙΑΣ, ΔΙΕΥ/ΤΗΣ: ΚΑΘΗΓΗΤΗΣ Μ.ΠΑΠΑΔΗΜΗΤΡΙΟΥ
Ссылки
Wikimedia Foundation. 2010.
dic.academic.ru
