симптомы, фото, лечение у детей и взрослых
Лихорадка от кошачьих царапин (фелиноз, доброкачественный лимфоретикулез, гранулема Молляре) – тяжелое заболевание инфекционного типа. Появляется вследствие укусов или царапин кошек. Болезни свойственны воспаления регионарных лимфоузлов – изначально нагнаиваются папулы, иногда – возникает конъюнктивит, ангиоматоз, поражается печень. Отмечается лихорадка и общее отравление организма.Источником возникновения является подвижная палочковидная бактерия. Средой ее обитания является ротовая полость млекопитающих. В основном кошек, собак, обезьян. Заболеванию чаще подвержены дети и молодые люди в возрасте до 20 лет. Инфекция попадает в организм при лизании, царапании, укусах через поврежденные кожные покровы. Часто – через царапины.
Именно поэтому фелиноз называют болезнью кошачьих царапин. Однако стоит помнить, что заразиться можно от любого млекопитающего, зараженного этой болезнью при попадании вирусной бактерии в организм человека.

Что это такое?
Болезнь кошачьих царапин (фелиноз) – это острая инфекционная болезнь, которая относится к группе бартонеллезов, имеющая четкую взаимосвязь с царапинами или укусами кошек, проявляющаяся появлением первичного очага (аффекта) или местного поражения, а также воспалением лимфоузлов со стороны поражения, а редко появлением общей интоксикации организма и поражением внутренних органов. Болезнь считается нетяжелой и самокупирующейся.
Причины и факторы риска
Возбудитель болезни кошачьих царапин — Rochalimaea henselae. Полиморфная неподвижная грамотрицательная бактерия; морфологически сходна с представителями рода Rickettsia и проявляет аналогичные свойства Afipia felis. Подвижная неферментирующая грамотрицательная палочковидная бактерия. Прихотлива к культивированию in vitro, более предпочтительно выращивание на клетках HeLa.
Факторы риска развития заболевания:
- Нарушения клеточных иммунных реакций
- ВИЧ-инфекция, особенно при содержании CD4+-лимфоцитов ниже 100 в 1 мкл
- Длительный приём ГК, азатиоприна, циклофосфамида, циклоспорина, злоупотребление алкоголем.
Проникновение возбудителя через поврежденную кожу или, реже, через слизистую оболочку глаза приводит в дальнейшем к развитию воспалительной реакции в виде первичного аффекта. Затем по лимфатическим путям микроб попадает в регионарные лимфоузлы, что сопровождается возникновением лимфаденита. Морфологические изменения в лимфатических узлах характеризуются ретикулоклеточной гиперплазией, образованием гранулем, а позже микроабсцессов. Заболевание обычно сопровождается гематогенной диссеминацией с вовлечением в патологический процесс других лимфатических узлов, печени, центральной нервной системы, миокарда. Тяжелое и длительное, а нередко и атипичное течение болезни наблюдается у больных ВИЧ-инфекцией.
Резервуаром и источником инфекции считают различных млекопитающих (кошек, собак, обезьян и др.). Заболевание регистрируют повсеместно. В регионах с умеренным климатом подъём заболеваемости отмечают с сентября по март. Учитывая характер инфицирования, основной контингент — лица до 21 года; 90% в анамнезе отмечают укусы или царапины, нанесённые котятами. Исследования, проведённые на животных, показали, что микроорганизм не вызывает у них развитие какой-либо патологии и они не отвечают развитием реакций гиперчувствительности при внутрикожном введении антигена возбудителя. Заболеваемость — 10:100 000 населения (25 000 случаев ежегодно).
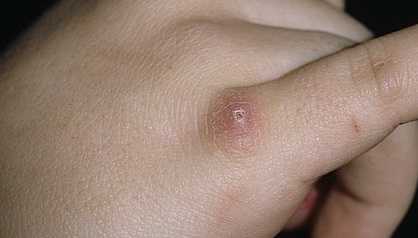
Как проявляется болезнь кошачьих царапин — симптомы и первые признаки
Царапина или место укуса кошки первые 3-10 дней медленно заживает, ничем не вызывая беспокойства со стороны человека: она может немного болеть или саднить, как обычная травма кожи. Это – инкубационный период; возбудитель в это время преодолевает барьеры покровной ткани и размножается. Удлиняться этот период может до 3 недель, тогда на момент появления первых симптомов фелиноза травмы кожи уже не существует.
- Через время, понадобившееся микробу для проникновения и накопления (3 дня-3 недели, в среднем – 7-14 суток) на том месте, где была царапина или остается корочка от нее, появляется сыпь. Она выглядит как несколько узелков размером от просяного зерна до горошины, которые не зудят и не болят.
- Через 2-3 суток наступает период разгара болезни: такие узелки нагнаиваются и сами вскрываются, после чего покрываются корочкой и могут начать слабо чесаться (особенно если был поцарапан ребенок – аллергик). В течение 1-3 недель корочки сохнут и отпадают, после чего место укуса перестает быть заметным: здесь не остается ни рубцов, ни более темного участка кожи. Это означает, что Бартонелла размножилась в достаточном количестве, поборола местный иммунитет участка кожи и попала в лимфатическое русло.
- Через 10-14 суток (реже – дольше) от момента появления первых узелков микроб улавливается регионарными лимфоузлами – местными фильтрами, которые пытаются не пустить его дальше.
Если была укушена рука ниже локтя, увеличиваются одна или несколько групп лимфоузлов: локтевые, подмышечные, шейные. Порядок появления лимфаденита может быть именно такой, но могут увеличиваться сразу подмышечные узлы, а локтевые остаются неизменными. Так же, начиная с подмышечной ямки, будут увеличиваться лимфоузлы при повреждении когтями или зубами предплечья или плеча.
Если укус/царапина пришлась на ногу, воспаляются лимфоузлы в бедренной и паховой области. При оцарапывании лица первыми среагировать могут подчелюстные, передне- или заднеушные группы; после чего увеличивается один или несколько лимфоузлов из шейной группы.
Признаки, которые говорят, что лимфоузлы пострадали вследствие фелиноза:
- лимфоузлы постепенно увеличиваются, достигая от 5 до 10 см в диаметре;
- кожа над ними не красная, не горячая на ощупь;
- лимфоузлы можно смещать – они не тянут за собой кожу;
- они плотные;
- прощупывать их больно;
- при увеличении всей группы узлов, прощупывая их, можно «катать» их независимо друг от друга: они не спаяны между собой.
Увеличение лимфатических узлов сопровождается ухудшением общего состояния человека. Появляются такие симптомы:
- повышение температуры, иногда до 39°C или выше;
- слабость;
- плохой сон;
- потливость;
- головная боль;
- недомогание;
- ухудшение аппетита;
- сердцебиение.
Температура повышается не у всех до столь высоких цифр: в некоторых случаях она может вообще отсутствовать. Повышение температуры держится от недели до месяца, остальные симптомы постепенно проходят в течение 2 недель. Лимфоузлы остаются увеличенными до трех месяцев. В половине случаев они нагнаиваются и могут самопроизвольно вскрываться: тогда на поверхность выделяется густой гной желто-зеленого цвета, который, будучи взят для бактериологического исследования, не выказывает признаков бактериальной инфекции (как вы помните, Бартонелла не растет на питательных средах).
В этот же период на коже тела или конечностей человека может появляться сыпь красноватого цвета, занимающая большие или меньшие участки кожи. Она не зудит и не болит, исчезает через несколько дней.
В период увеличения лимфоузлов могут также наблюдаться:
- ощущение «иголок» или дискомфорта в левом подреберье: так может проявляться увеличение селезенки, которая также может пострадать при фелинозе. Увеличение печени и селезенки может быть выявлено и на УЗИ брюшной полости, не сопровождаясь никакими симптомами;
- дискомфорт и боль в правом подреберье – это увеличивается печень, которая также является фильтром на пути Бартонелл, попавших к этому моменту в кровь;
- боли в сердце, аритмии. Это признаки поражения сердца;
- увеличение лимфоузлов, лежащих далеко от места попадания инфекции.
Вышеуказанные симптомы болезни кошачьей царапины возникают у людей, чей иммунитет недостаточно активен и позволяет инфекции проникать в кровь. У тех же людей, которые называются «иммуноскомпрометированными» (получавшие препараты, угнетающие иммунитет, страдающие сахарным диабетом, врожденным иммунодефицитом, ВИЧ, хроническим алкоголизмом), фелиноз протекает и вовсе атипично. У них инфекция может оставаться в организме навсегда, вызывая хроническое заболевание.
Обычно болезнь заканчивается через месяц или чуть меньше после увеличения первого лимфоузла: температура снижается, уходит головная боль, восстанавливаются сон и аппетит, лимфоузлы постепенно уменьшаются и становятся плотными маленькими «шариками», не спаянными между собой и кожей. Очень редко, при умеренно слабом иммунитете, фелиноз может длиться 1-2 года, когда его симптомы то стихают, то появляются вновь.
Атипичная форма
При попадании инфекционных агентов на слизистую глаза, есть высокий риск развития конъюнктивита. Симптомы при попадании на кожный покров:
- лихорадка;
- появление язв;
- нагноение повреждений;
- после заживления формируются рубцы.
Такая форма фелиноза встречается в 10% случаев. Обычно её диагностируют у детей, а также пожилых (людей, у которых реактивность организма снижена). Длительность протекания болезни составляет от 6 до 8 недель.
Диагностика
Диагностика классических форма данного заболевания ничем не затруднена. Основное значение имеет наличие непосредственного контакта с кошкой, присутствие первичного аффекта, развитие регионального лимфаденита, при отсутствующей реакции прочих лимфатических узлов.
Для подкрепления диагноза проводится микробиологическое исследование крови, гистологическое изучение биоптата лимфатического узла или папулы с окрашивание срезов.
Дифференцированный диагноз проводят со следующими заболеваниями: прогрессирующая очаговая лейкоэнцефалопатия, криптококковый менингит, токсоплазмоз мозга, острый гепатит, инфекционный мононуклеоз, грипп, гистоплазмоз, кокцидиоидоз, криптококкоз, рак лимфоузлов, лимфома, стрептококковые и стафилококковые инфекции, боррелиозы, бабешиоз, риккетсиозы, микобактериозы, эризипелоид, туляремия, пастереллез, бубонная чума, споротрихоз.
Осложнения
Если при появлении первых симптомов фелиноза не обратиться к врачу и не провести полноценное лечение патологии, то возможно развитие опасных осложнений. В случае прогрессирования конъюнктивита возможна потеря зрения.
Не исключено поражение ЦНС. Это приводит к прогрессированию менингита, воспаление головного и спинного мозга.
Лечение болезни кошачьей царапины
Терапия в типичной форме проводится амбулаторно. Инфекция относится к разряду самокупирующихся (может пройти без лечения), однако медикаментозно можно помочь организму быстрее справляться с возбудителем и смягчить симптомы болезни.
Медикаментозное лечение:
- Нестероидные противовоспалительные средства для купирования воспалительной реакции (ибупрофен, индометацин, диклофенак и их современные аналоги).
- Антигистаминные препараты (кларитин, зиртек, цетрин, эриус и прочие).
- Этиотропная терапия включает в себя назначение антибактериальных препаратов: азитромицин, доксициклин и его производные, эритромицин и его производные, также установлена эффективность при фелинозе ципрофлоксацина, рифампицина, бактрима, гентамицина. Считается, что такую терапию следует назначать только при тяжелых формах инфекции с развитием нетипичных форм, а также при возникновении фелиноза у иммуноскомпроментированных лиц (ВИЧ-инфекция, хронические заболевания, реципиенты трансплантантов органов и тканей и другие).
При возникновении абсцессов в области лимфоузлов требуется хирургическая помощь (вскрытие, освобождение от гноя), что влияет на длительность заживления и склерозирования.
Прогноз заболевания
В основном большинстве случаев болезнь заканчивается полным исчезновением всех симптомов. При своевременном лечении можно вылечить даже тяжелые формы патологии.
Сомнителен прогноз при поражении нервной системы, так как Бартонелла способна вызвать в мозге необратимые изменения.
medsimptom.org
Болезнь кошачьих царапин (фелиноз) — cимптомы и лечение. Журнал Медикал
Одной из списка инфекционных болезней человека, которыми можно заразиться от животного, является фелиноз или болезнь кошачьей царапины. Впервые описанное более 80 лет назад заболевание долгое время не имело четкой идентификации в отношении возбудителя, поскольку приводились одни или другие данные о причинах болезни. И только к 1983 году наконец определены микроорганизмы, «виновные» в возникновении характерных симптомов фелиноза, а с 1988 года удалось их культивировать.
Фелиноз (от лат. felinus — кошачий; болезнь кошачьей царапины или доброкачественный лимфоретикулез, или гранулема Молляре) – это острая инфекционная болезнь, которая относится к группе бартонеллезов, имеющая четкую взаимосвязь с царапинами или укусами кошек, проявляющаяся появлением первичного очага (аффекта) или местного поражения, а также воспалением лимфоузлов со стороны поражения, а редко появлением общей интоксикации организма и поражением внутренних органов. Болезнь считается нетяжелой и самокупирующейся.

Резервуар инфекции
Немного истории: доброкачественная лимфаденопатия после царапин кошек впервые описана в 1932 году учеными А.Дебре и К.Фошей, затем повторно встречается описание в 1950 году В.Молляре с соавторами; определиться с возбудителями болезни сначала было трудно: ими считали и вирусы, затем хламидии. В 1983 году обнаружили грамотрицательную бациллу, которая получила название Alipia felis. Однако в последующем не удавалось выявить ее в крови пациентов с фелинозом, а также не было и антител к ней. В связи с этим поиски причины продолжились. Через несколько лет из пораженных лимфатических узлов выявили Bartonella henselae, ДНК которой выявляется у подавляющего большинства (96 и более%) больных фелинозом.
Причины возникновения «болезни кошачьей царапины»
Возбудитель «болезни кошачьей царапины» или фелиноза.
Основной возбудитель фелиноза — Bartonella henselae – грамотрицательная (при окраске по Грамму не прокрашивается в фиолетовый цвет, это микробиологическое понятие) небольшого размера бацилла, имеющая различную форму (полиморфизм). Для культивации достаточно капризна: растет медленно – в течение 10-15 дней на специальных питательных средах при оптимальной температуре роста 35-37º, определенным соотношением углекислого газа – 5-10%, влажностью около 40%. Выделено два генотипа возбудителя, однако заболевание в обоих случаях протекает однотипно. Возбудитель неустойчив к нагреванию, однако выдержвает низкие температуры. Также возбудителем фелиноза может быть Bartonella quintana со схожими свойствами.
У 15% больных фелинозом связь заболевания с данным возбудителем не установлена (имеет смысл думать, что в этиологии играют роль Alipia felis, открытые ранее).
Основной резервуар инфекции – инфицированные кошки. По литературным данным до 45-50% диких и домашних кошек инфицировано, то есть в крови обнаруживается B.henselae. Заболевание у кошек продолжается длительно по нескольку лет, имеет малую симптоматику или бессимптомность. Есть мнение, что B.henselae входит в состав нормальной флоры ротовой полости кошек. Переносчики B.henselae среди кошек – это кошачьи блохи (Ctenocephalides felis), в кишечном содержимом которых и живет возбудитель филиноза в течение 9 дней с момента их заражения. Непосредственная передача B. henselae от блох человеку исключена. В литературе описаны и другие резервуары возбудителя – собака, грызуны, обезьяны, однако случаи заражения человека редки. От человека к человеку инфекция не передается.
Механизм заражения фелинозом – травматический бытовой контакт через кожу и слизистые оболочки (при укусах или царапинах инфицированной кошки). Инфицирована также и слюна зараженной кошки, особенно при попадании на слизистую оболочку глаз.
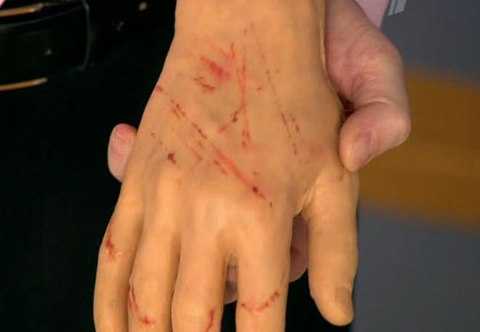
Царапины от кошки
Характерна летнее-осенняя сезонность, что определяется циклом развития блох и возбудителя.
Восприимчивость населения всеобщая, однако чаще заболевают молодые люди до 18-20 лет. До 5% населения имеют антитела к B.henselae, что указывает на определенную иммунную прослойку населения, обычно это владельцы кошек (до 25% от общего числа иммунизированных).
Исходы заражения связаны с исходным состоянием иммунитета человека. При иммунодефиците может возникнуть распространенная форма инфекции, если же иммунитет в пределах нормы, то симптомы болезни могут ограничиться местным процессом.
После перенесенной болезни формируется стойкий иммунитет.
Симптомы «болезни кошачьей царапины»
В месте укуса или царапины у 50-55% пациентов возникает «первичный аффект»: образуются кожные элементы (папулы), которые скоро приобретают характер нагноения. Одновременно происходят воспалительные изменения в регионарных (близких) к первичному очагу лимфоузлах. Гистологически в лимфатических узлах происходит гиперплазия клеток, образование гранулем, абсцессов, характерных «звездчатых» некрозов, а иногда и свищей. Со временем воспаление рассасывается, а на месте гранулем образуются склерозирующиеся очаги. При недостаточной активности иммунитета возбудитель может проникнуть в кровь и разнестись по организму, при этом могут поражаться различные внутренние органы (печень, сердце, сосудистая система и другие) с развитием в них подобных гранулем.
Клинические формы «болезни кошачьей царапины»
Инкубационный период (период с момента заражения до возникновения симптомов болезни) при фелинозе в среднем 1-2 недели, однако может укорачиваться до 3х дней и удлиняться до 4х-6ти недель.
Болезнь может протекать в типичной и атипичной формах.
Типичная форма инфекции имеет определенную цикличность – наличие трех периодов:
1) начального периода;
2) периода разгара болезни;
3) периода реконвалесценции (выздоровления).
Начальный период характеризуется появлениям так называемого «первичного аффекта» — на месте
укуса или царапины часто уже после заживления появляется экзантема – сыпь в виде папул (мелкий узелок размером до горошины) красного цвета, не сопровождающихся зудом или болезненными ощущениями. В большинстве случаем на них пациенты не обращают никакого внимания.
Через некоторое время (2-3 дня) наступает период разгара: на месте папул появляются нагноившиеся элементы, которые вскрываются и появлением впоследствии корочек. Корочки подсыхают и отпадают, после чего не остается ни дефектов, ни пигментации кожи. Данный процесс может длится от 1 до 3х недель.
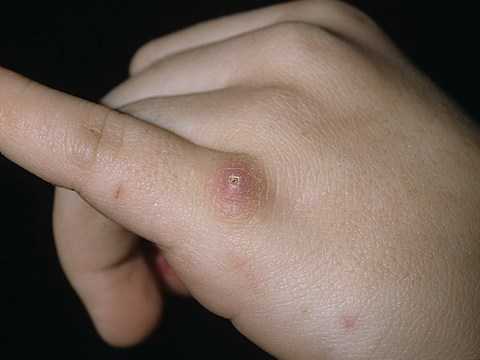
Первичный аффект при фелинозе
Через 10-14 дней после появления папул появляются воспалительные изменения лимфоузлов вблизи к очагу местного поражения (регионарный лимфаденит): вовлекаются в процесс либо один, либо группа лимфоузлов, которые увеличиваются в размерах (до 5 см, реже до 10 см в диаметре), становятся болезненными, уплотняются. Чаще воспаляются лимфоузлы паховой области, подмышечных впадин, бедренных областей и другие. Ткани вокруг пораженного лимфоузла остаются неизмененными. Поражение лимфоузлов могут быть продолжительными – от 1 недели до 2х месяцев. Иногда это единственный симптом фелиноза. Регионарный лимфаденит сопровождается повышением температуры разной выраженности, симптомами интоксикации (слабость, головные боли, недомогание, потливость). Продолжительность лихорадки до 2х недель. При типичном течении в разгар болезни может увеличиться печень и селезенка.
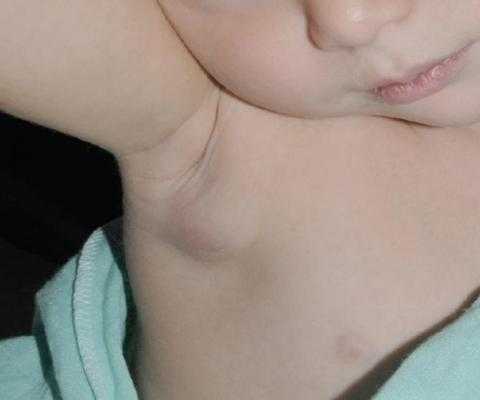
Подмышечный лимфаденит при фелинозе
Большинство случаев фелиноза заканчивается самопроизвольным выздоровлением: температура нормализуется, воспалительный процесс в лимфатических узлах постепенно проходит, они склерозируются.
Атипичные формы фелиноза:
1) Глазная форма фелиноза, которая возникает в случае попадания возбудителя на слизистую оболочку глаз. Чаще это одностороннее поражение в виде язвенно-гранулематозного конъюктивита. У больных выражена отечность века пораженного глаза, покраснение или гиперемия конъюктивы глаза, образование язв, гранулем, сложности с открытием века. Воспаляются околоушные и подчелюстные лимфатические узлы.
2) Нейроретинит – отек диска зрительного нерва одного глаза, симптом «макуляной звезды» — пятна звездообразной формы на сетчатке глаза, появление узелков на сетчатке, изменения сосудов глазного дна. У пациентов при относительно удовлетворительном самочувствии нарушение остроты зрения одного глаза.
3) Неврологическая форма фелиноза возникает нечасто. Проявляется в виде полиневритов, радикулитов, нейропатий, миелитов, реже энцефалитов, менингитов, возможностью развития церебральной атаксии. Неврологические нарушения появляются через 2-3 недели после поражения лимфоузлов.
4) Поражение печени и селезенки – характеризуются появлением гранулем в данных органах и развитием воспалительного процесса в них. В таких случаях у больного несколько волн температуры, увеличение печени и селезенки, изменение биохимических показателей крови: билирубина, ферментов – АЛТ, АСТ, ГГТП, ЩФ. При УЗИ обнаруживают гипоэхогенные очаги. Обычно у таких пациентов поражаются различные группы лимфоузлов (генерализованная лимфаденопатия).
5) Бациллярный ангиоматоз (чаще регистрируется у ВИЧ-инфицированных пациентов). На коже появляются красные или фиолетовые пятна, папулы с последующим образованием крупных узлов до 3 см в диаметре, вокруг узла «воротничок» из эрозивного эпидермиса кожи. Также может поражаться печень, селезенка, лимфатические узлы.
6) К другим более редким атипичным формам относятся: эндокардит, плеврит, узловатая эритема, остеомиелит и другие.
Прогноз заболевания чаще благоприятный и исход – выздоровление.
Диагностика фелиноза
Предварительный диагноз выставляется на основании характерных симптомов болезни и эпидемиологического анамнеза (факт контакта с кошкой и нарушение целостности кожи или слизистых оболочек). На данном этапе необходимо провести дифференциальный диагноз (исключить схожие заболевания): нужно исключить инфекционный мононуклеоз или ВЭБ-инфекцию, лимфомы, туляремию, чуму. При всех этих заболеваниях также наблюдается увеличение лимфатических узлов. Для различий нужно помнить о характерном для фелиноза «первичном аффекте» и увеличении в своем большинстве только регионарной группы лимфоузлов.
Окончательный диагноз подтверждается лабораторными исследованиями.
1) Может быть использован микробиологический метод посева материала на питательные среды, однако результат нужно ожидать продолжительно от 2х недель до 1,5 месяцев.
2) Биопсия воспаленных лимфатических узлов или содержимого папул с последующим гистологическим исследованием: гранулематозные признаки и скопление бацилл различной формы.
3) Серологическая диагностика (выявление антител к возбудителю методом ИФА), доступна не во всех регионах.
4) ПЦР-диагностика (обнаружение гена 16S рабосом РНК B.henselae) в пунктате лимфоузлов.
5) В общем анализе крови наблюдается увеличение количества эозинофилов, увеличение СОЭ.
Лечение «болезни кошачьей царапины»
Терапия в типичной форме проводится амбулаторно. Инфекция относится к разряду самокупирующихся (может пройти без лечения), однако медикаментозно можно помочь организму быстрее справляться с возбудителем и смягчить симптомы болезни.
Медикаментозное лечение:
• Антигистаминные препараты (кларитин, зиртек, цетрин, эриус и прочие).
• Нестерроидные противовоспалительные средста для купирования воспалительной реакции (ибупрофен, индометацин, диклофенак и их современные аналоги).
• Этиотропная терапия включает в себя назначение антибактериальных препаратов: азитромицин, доксициклин и его производные, эритромицин и его производные, также установлена эффективность при фелинозе ципрофлоксацина, рифампицина, бактрима, гентамицина. Считается, что такую терапию следует назначать только при тяжелых формах инфекции с развитием нетипичных форм, а также при возникновении фелиноза у иммуноскомпроментированных лиц (ВИЧ-инфекция, хронические заболевания, реципиенты трансплантантов органов и тканей и другие).
При возникновении абсцессов в области лимфоузлов требуется хирургическая помощь (вскрытие, освобождение от гноя), что влияет на длительность заживления и склерозирования.
Профилактика фелиноза
Профилактика сводится к ограничению контакта с кошками. Специфической профилактики нет.
Врач инфекционист Быкова Н.И.
medicalj.ru
Болезнь кошачьих царапин: причины, симптомы, диагностика, лечение
Какие симптомы имеет болезнь кошачьих царапин?
Болезнь кошачьих царапин имеет инкубационный период, который длится от 3 до 20 (обычно 7-14) сут. Различают типичную, глазную формы болезни и бациллярный ангиоматоз. Типичные формы характеризуются развитием первичного аффекта и регионарным лимфаденитом. На месте уже зажившей ранки после укуса или царапины появляется небольшая болезненная папула от 2 до 5 мм в диаметре с ободком гиперемии кожи, затем она превращается в везикулу или пустулу, а в дальнейшем — в небольшую язвочку (не всегда), покрытую сухой коркой. Папула возникает у 60% больных, но к моменту обращения к врачу воспалительная реакция исчезает, корочка может отпасть, царапина зажить, поэтому первичный аффект часто не обнаруживают. Первичный аффект локализуется чаще на кисти или предплечье, реже — на лице, шее, в области ключиц, на голени. Общее состояние при этом не нарушается. У половины больных через 1 мес и более происходит нагноение лимфатических узлов, они спаиваются с кожей; появляются застойная гиперемия, флюктуация; формируется свищ, из которого в течение 2-3 мес. выделяется гной, затем происходит заживление с образованием рубца. Через 15-30 сут после заражения развивается регионарный лимфаденит — постоянный и иногда единственные симптомы болезни кошачьих царапин. Чаще поражаются подмышечные, локтевые, реже — околоушные и паховые лимфатические узлы. Они достигают диаметра 3-5 см и более, бывают обычно плотными, малоболезненными, подвижными; не спаяны между собой, с кожей г. окружающими тканями. Увеличение лимфатических узлов сохраняется от 2-4 мес до года. В процесс вовлекается от одного до нескольких (10-20% случаев) лимфатических узлов одной группы. Двустороннюю лимфаденопатию обнаруживают редко. При этом лимфатические узлы достигают диаметра 2-3 см, Они плотные, безболезненные, не нагнаиваются. Симптомы болезни кошачьих царапин: интоксикации, лихорадка, озноб, слабость, головная боль и др. наблюдают у 30-40% больных. Температура тела может повышаться до 38-41 °С, быть приступообразной, сохраняться от 1 до 3 нед. Характерны слабость, повышенная утомляемость, головная боль. Часто увеличиваются печень и селезёнка, даже при отсутствии лихорадочной реакции. Болезнь кошачьих царапин протекает волнообразно. Поражение нервной системы регистрируют у 5-6% больных. Оно развивается при тяжёлом течении болезни через 1-6 нед после появления лимфаденопатии, сопровождается выраженной лихорадкой, интоксикацией и может проявляться в виде серозного менингита с невысоким лимфоцитарным плеоцитозом спинно-мозговой жидкости, радикулита, полиневрита, миелита с параплегией. Осложнения при тяжёлом течении болезни — тромбоцитопеническая пурпура, пневмония, миокардит, абсцесс селезёнки.
Если входными воротами служит конъюнктива, развивается глазная форма болезни (3-7% больных), напоминающая конъюнктивит Парино. Как правило, поражается один глаз. На фоне лихорадки и интоксикации появляется выраженный отёк век, конъюнктивы, развивается хемоз. На конъюнктиве век (или только верхнего века) и переходной складке появляются серо-жёлтые узелки, которые часто изъязвляются. Отделяемое из конъюнктивальной полости слизисто-гнойное. Роговица обычно не поражается. Лимфатический узел, находящийся перед мочкой ушной раковины, значительно увеличивается и в последующем часто нагнаивается с образованием свищей, после чего остаются рубцовые изменения. Иногда увеличиваются и поднижнечелюстные лимфатические узлы. Воспалительные изменения сохраняются 1-2 нед; общая длительность болезни колеблется от 1 до 28 нед.
У большинства пациентов болезнь кошачьих царапин протекает в вышеописанной типичной форме. Иногда течение заболевания имеет необычный характер и сопровождается системным поражением организма, что проявляется полиморфизмом клинической картины. Возможны появление разнообразной сыпи, тромбоцитопенической пурпуры, поражение костей, суставов, печени, селезёнки, развитие висцеральной лимфаденопатии. Такое течение в основном характерно для лиц с выраженным поражением иммунитета и хорошо описано у больных с ВИЧ-инфекцией. Эти симптомы болезни кошачьих царапин часто выделяют под названием «бациллярный ангиоматоз», который можно охарактеризовать как генерализованную форму доброкачественного лимфоретикулёза. При этом развивается ангиоматоз кожи в виде одиночных или множественных безболезненных папул красного или пурпурного цвета, от точечных до более крупных, беспорядочно расположенных на различных участках тела, конечностях, голове и лице. В дальнейшем папулы увеличиваются (до размеров лимфатических узлов или небольших опухолей, напоминая гемангиомы) и могут возвышаться, подобно грибам, над кожей. Некоторые из них нагнаиваются и напоминают пиогенные гранулёмы. Иногда развиваются поражения в виде бляшек с центром гиперкератоза или некроза. Многие сосудистые разрастания кровоточат. При более глубоком подкожном расположении сосудистых разрастаний появляются узловатые образования, размеры которых могут достигать нескольких сантиметров. Они также располагаются на любом участке тела, часто диффузно по всему телу или голове. Возможно сочетание поверхностных и более глубоко расположенных подкожных сосудистых разрастаний, а также поражение сосудов внутренних органов и костей, вплоть до выраженного остеолиза. Бациллярный ангиоматоз протекает с лихорадкой, выраженной интоксикацией. Характерны значительное повышение СОЭ, лейкоцитоз.
В самостоятельную форму заболевания некоторые авторы выделяют бациллярный пурпурный гепатит (bacillary peliosis hepatitis), однако более правильно эту форму расценивать как вариант течения бациллярного ангиоматоза, у которого преобладают признаки поражения паренхимы печени. Вследствие поражения мелких сосудов печени в них формируются кистозные образования, переполненные кровью, которые сдавливают клетки печени. В результате развивается застой крови и нарушаются функции печени. Среди жалоб фигурируют тошнота, диарея, вздутие живота на фоне лихорадки и озноба. При обследовании обнаруживают гепатоспленомегалию, анемию, тромбоцитопению, повышение активности печёночных ферментов в сыворотке крови, а гистологически в биоптатах печени — множественные расширенные капилляры и переполненные кровью кавернозные пространства в паренхиме.
ilive.com.ua
Болезнь кошачьих царапин — причины, симптомы, диагностика и лечение
Болезнь кошачьих царапин — острая зоонозная инфекция, вызываемая грамотрицательной бактерией Bartonella henselae, которая проникает в организм человека с укусами или с царапинами кошек. Типичная форма болезни кошачьих царапин протекает с первичным аффектом в виде папулезно-пустулезных высыпаний, регионарным лимфаденитом, лихорадкой, гепатоспленомегалией. Возможно возникновение атипичных форм заболевания — глазной, ангинозной, абдоминальной, легочной, церебральной и пр. Клинический диагноз подтверждается микробиологическим посевом отделяемого пустул, гистологическим исследованием лимфоузлов, ИФА и ПЦР-диагностикой. Этиотропная терапия болезни кошачьих царапин проводится антибактериальными средствами.
Общие сведения
Болезнь кошачьих царапин (доброкачественный лимфоретикулез, фелиноз, гранулема Молларе) — инфекционное заболевание человека, развивающееся в результате проникновения возбудителя через поврежденные кожные покровы (царапины и укусы кошек). Фелиноз является широко и повсеместно распространенным зоонозом; ежегодно регистрируется 25 тыс. случаев болезни кошачьих царапин. 80% среди заболевших — это лица младше 21 года; преобладают дети – болеют чаще мальчики, чем девочки. Обычно фелиноз встречается в виде спорадических случаев, однако также возможны и вспышки инфекции в семьях, когда поочередно заболевают несколько детей и взрослых. Наибольшую опасность при болезни кошачьих царапин представляют атипичные формы заболевания, требующие привлечения не только инфекционистов, но и специалистов из области неврологии, офтальмологии, пульмонологии и др.
Болезнь кошачьих царапин
Причины болезни кошачьих царапин
Болезнь кошачьих царапин в подавляющем большинстве случаев (более 96%) вызывается грамотрицательной палочкой бартонеллой Хенселя (Bartonella henselae). В отдельных случаях отмечена этиологическая роль Alipia felis, Bartonella clarridgeiae, Bartonella quintana. Кошки являются лишь бессимптомными переносчиками возбудителей и редко имеют признаки заболевания в стертой форме. Носительство бартонелл чаще выявляется у котят и молодых особей до 2-х лет. Между кошками возбудители распространяются с блохами. Реже резервуарами инфекции выступают грызуны, собаки, птицы. Механизм заражения человека болезнью кошачьих царапин связан с проникновением возбудителя через поврежденную кожу или слизистые оболочки (обычно при укусах и царапинах) вместе со слюной инфицированной кошки. Болезнь кошачьих царапин имеет сезонную зависимость и чаще возникает осенью и зимой. После перенесенной инфекции обычно развивается стойкий иммунитет.
В месте внедрения бартонелл развивается воспалительная реакция в виде первичного аффекта, откуда лимфогенным путем возбудители попадают в регионарные лимфоузлы, где интенсивно размножаются, выделяя токсины и вызывая лимфаденит. Морфологические изменения в лимфоидной ткани представлены ретикулоклеточной гиперплазией с трансформацией в гранулемы, а затем — микроабсцессы. При атипичном течении болезни кошачьих царапин возможна гематогенная диссеминация инфекции с вовлечением печени, селезенки, сердца, легких, ЦНС, глаз, костной ткани и др.
Симптомы болезни кошачьих царапин
Болезнь кошачьих царапин может протекать в типичной и атипичных формах. В развитии болезни выделяют инкубационный период, начальный период, периода разгара заболевания и период реконвалесценции.
Типичная форма болезни кошачьих царапин характеризуется триадой клинических признаков: первичным аффектом, регионарным лимфаденитом, лихорадкой. Инкубационный период при фелинозе в среднем длится 10-14 дней (от 3 дней до 2 месяцев). Точкой отсчета начального периода служит появление в месте входных ворот инфекции красноватой папулы диаметром 2-5 мм. К этому времени кошачьи укусы и царапины в большинстве случаев уже заживают, поэтому на безболезненный узелок пациенты не обращают внимания. Первичный аффект обычно локализуется на руках, нижних конечностях, лице, шее.
Через 2-3 дня, в период разгара болезни кошачьих царапин папула трансформируется в пустулу, которая вскрывается в небольшую язвочку. После подсыхания элемента и отпадания корочки на коже не остается никаких дефектов. В это же время ближайшие к очагу поражения лимфоузлы воспаляются, уплотняются и увеличиваются в размерах – развивается регионарный лимфаденит (обычно подмышечной и шейной области; реже – подчелюстной, надключичной, паховой области). Лимфаденит является наиболее постоянным признаком типичной формы болезни кошачьих царапин и сохраняется в течение 2-х недель – 2-х месяцев. Увеличение лимфоузлов сопровождается лихорадкой и интоксикационным синдромом: потливостью, слабостью, мышечными и головными болями, недомоганием. Также в период разгара фелиноза может отмечаться увеличение печени и селезенки (гепатоспленомегалия). В большинстве случаев болезнь кошачьих царапин заканчивается выздоровлением через 2-4 месяца. Возможно рецидивирующее, волнообразное течение.
К атипичным формам фелиноза относятся глазная, церебральная, абдоминальная, легочная и др. Глазная форма болезни кошачьих царапин (3-7%) развивается при попадании бартонеллы на слизистую оболочку глаз и протекает по типу язвенно-гранулематозного конъюнктивита. При этом отмечается отечность века, гиперемия конъюнктивы с образованием язв и гранулем, подчелюстной и околоушный лимфаденит. В некоторых случаях поражение глаз принимает форму нейроретинита, клинически проявляющегося нарушением остроты зрения одного глаза.
Поражение центральной и периферической нервной системы при атипичном течении болезни кошачьих царапин может выражаться развитием энцефалита, менингита, энцефалопатии, миелита, полиневритов. При абдоминальной форме отмечается гепатоспленомегалия, мезаденит, абсцессы селезенки. В более редких случаях фелиноз протекает с развитием эндокардита, миокардита, плеврита, пневмонии, тонзиллита, заглоточного абсцесса, узловатой эритемы, остеомиелита и др. У ВИЧ-инфицированных пациентов высока опасность возникновения генерализованной формы болезни кошачьих царапин — бациллярного ангиоматоза. Для него характерны лихорадка, интоксикация, ангиоматоз кожи, гепатоспленомегалия, эндокардит, лимфаденит.
Диагностика болезни кошачьих царапин
Предварительный диагноз основывается на данных эпидемиологического анамнеза, указывающего на развитие клинических симптомов фелиноза после контакта с кошкой и нарушения целостности кожных покровов или слизистых оболочек. Для подтверждения клинического диагноза используются методы лабораторной диагностики, направленные на выявление Bartonella henselae в образцах тканей. С этой целью может проводиться микробиологический посев содержимого лимфоузлов и абсцессов, биопсия и гистологическое исследование измененных лимфоузлов, ПЦР, ИФА и РИФ. Высокочувствительным и специфичным методом диагностики болезни кошачьих царапин служит кожная проба на фелиноз.
Типичную форму болезни кошачьих царапин в период разгара необходимо дифференцировать с инфекционным мононуклеозом, лимфогранулематозом, лимфомой, туляремией, бруцеллезом, гистоплазмозом, кокцидиоидозом, токсоплазмозом, цитомегаловирусной инфекцией, саркоидозом и другими заболеваниями. При атипичных формах болезни кошачьих царапин больные могут нуждаться в консультации дерматовенеролога, невролога, офтальмолога, пульмонолога, кардиолога и других узкопрофильных специалистов.
Лечение и профилактика болезни кошачьих царапин
Типичные формы болезни кошачьих царапин могут купироваться самостоятельно, без лечения, однако при диагностированных случаях фелиноза назначается медикаментозная терапия. Стандартная схема лечения болезни кошачьих царапин складывается из применения антибактериальных препаратов (азитромицин, эритромицин, доксициклин, клиндамицин), НПВС, антигистаминных средств. Показано физиотерапевтическое воздействие (диатермия, УВЧ) на область измененных лимфатических узлов. В случае нагноения лимфоузла осуществляется пункционная аспирация гноя или вскрытие абсцесса; реже — удаление пораженного лимфатического узла.
Специфическая профилактика фелиноза не разработана. С целью предупреждения болезни кошачьих царапин необходимо позаботиться об удалении когтей и выведении блох у кошек, соблюдении осторожности и правил гигиены при контакте с питомцами. Царапины и ранки от кошачьих укусов необходимо обрабатывать антисептиками.
www.krasotaimedicina.ru
Болезнь кошачьих царапин – симптомы и лечение
Болезнь кошачьих царапин является специфической инфекционной патологией, передающейся человеку от кошек. Она имеет значительное распространение, независимо от региона проживания человека. Наибольшее количество заболевших регистрируется среди детей, причем чаще у мальчиков.
Болезнь кошачьих царапин (другое название фелиноз) обычно развивается в единичных случаях. Редко регистрируются небольшие эпидемиологические вспышки, ограниченные одной семьей, у которой есть кошки. Вначале заболевают дети, затем и взрослые. У всех заболевших определяется контакт с кошкой, сопровождающийся небольшими повреждениями кожи.
Причины
Возбудителем фелиноза является грамм-отрицательная бактерия бартонелла Хенселя. Несколько реже сходное заболевание могут вызывать другие виды бартонелл. У кошек бактерии не вызывают заболевания или его симптоматика практически не определяется. Бартонеллы чаще выделяются от молодых кошек возрастом до 2-х лет со слюной. При царапинах, укусах такой кошкой, сопровождающихся небольшими повреждениями, бактерии со слюной попадают на кожу, а затем в лимфу, с током которой они распространяются по всему организму. Во внешней среде возбудители неустойчивы, поэтому другие пути инфицирования человека не были описаны. Выделяется несколько факторов, способствующих инфицированию человека, к ним относятся:
- Наличие контакта с кошкой, сопровождающегося небольшими повреждениями кожи. Бартонеллы могут также выделяться от некоторых видов птиц, грызунов и собак, но эпидемиологическая роль этих животных остается не доказанной.
- Возраст и пол человека – наибольшее количество случаев инфицирования зарегистрировано среди мальчиков и молодых людей в возрасте до 20 лет.
- Возраст кошек – максимальное выделение возбудителя отмечается у молодых кошек в возрасте до 2-х лет.
- Сезонность – увеличение случаев заболевания фелинозом регистрируется в осенне-зимний период.
После перенесенного заболевания у человека формируется стойкий иммунитет, поэтому фелиноз повторно не развивается.
Симптомы
Клиническая картина болезни определяется патогенезом (механизм развития). После попадания патогенных 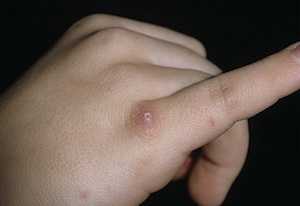 (болезнетворных) бактерий в кожу развивается воспалительная реакция. Микроорганизмы могут распространяться по лимфатическим сосудам в регионарные лимфатические узлы с их увеличением в размерах и воспалением. Через определенный промежуток времени клетки иммунной системы начинают вырабатывать антитела, что способствует выздоровлению. Типичное течение болезни кошачьих царапин сопровождается появлением триады клинических признаков:
(болезнетворных) бактерий в кожу развивается воспалительная реакция. Микроорганизмы могут распространяться по лимфатическим сосудам в регионарные лимфатические узлы с их увеличением в размерах и воспалением. Через определенный промежуток времени клетки иммунной системы начинают вырабатывать антитела, что способствует выздоровлению. Типичное течение болезни кошачьих царапин сопровождается появлением триады клинических признаков:
- Первичная реакция (аффект) на коже – после проникновения патогенных микроорганизмов через 14-21 день формируется папула (узелок) красного цвета в диаметре не больше 5 мм. Через 48-72 часа она превращается в пустулу, которая вскрывается оставляя после себя небольшую язвочку с корочкой. После заживления тканей корочка самостоятельно отваливается, а на коже не остается никаких изменений.
- Регионарный лимфаденит – после исчезновения признаков развития первичного очага на коже происходит увеличение регионарных лимфатических узлов в диаметре. Увеличение лимфоузлов обычно наблюдается в шейной и подмышечной области. Регионарный лимфаденит может сохраняться в течение достаточно длительного периода времени, который варьирует от 2-х недель до 2-х месяцев.
- Лихорадка – повышение температуры тела сопровождает развитие регионарного лимфаденита. На фоне преимущественно субфебрильной температуры тела около +37,5° С появляется общая слабость, периодические головные боли, снижение трудоспособности, ухудшение аппетита, ломота в скелетных мышцах и суставах.
Типичная форма фелиноза достаточно часто сопровождается увеличением селезенки и печени в размерах (гепатоспленомегалия). Она длится в среднем около 2-4 месяцев, после чего наступает выздоровление. Несколько реже фелиноз может сопровождаться развитием атипичных форм заболевания, к которым относятся:
- Глазная форма – развитие патологического процесса в конъюнктиве глаз при попадании возбудителя в них, воспаление характеризуется формированием небольших язвенных поражений и гранулем. Больного человека беспокоит отечность век, покраснение конъюнктив, а также развитие подчелюстного или шейного регионарного лимфаденита. Прогрессирование заболевания сопровождается распространением возбудителя на роговицу глаза со снижением остроты зрения. Глазная атипичная форма имеет место в 3-7% случаев.
- Поражение структур нервной системы характеризуется воспалением вещества головного мозга (энцефалит) с головной болью, нарушением походки при поражении мозжечка. Также может поражаться периферическая нервная система с развитием полиневрита.
- Абдоминальная форма – заболевание протекает с увеличением печени и селезенки в размерах, поражением забрюшинных лимфатических узлов, а также возможным образованием множественных абсцессов (ограниченная полость, заполненная гноем) в паренхиме селезенки.
Очень редко регистрируются случаи поражения легких и сердца. У лиц с ВИЧ-инфекцией на стадии СПИД (синдром приобретенного иммунодефицита) развивается тяжелая генерализованная форма заболевания с тяжелой интоксикацией, поражением сосудов, увеличением печени и селезенки в размерах. В этом случае не исключается риск летального исхода.
Диагностика
Предварительный клинический диагноз фелиноз устанавливается врачом инфекционистом на основании клинического обследования. Оно включает тщательный сбор анамнеза с выявлением контакта человека с кошкой, осмотр кожи в области развития первичного аффекта, а также пальпацию (прощупывание) регионарных лимфатических узлов. Достоверное выявление и идентификация возбудителя заболевания проводится при помощи дополнительной лабораторной диагностики, которая включает:
- Бактериологическое исследование материала, взятого непосредственно из папул при помощи биопсии (прижизненное взятие тканей).
- ПЦР (полимеразная цепная реакция), при помощи которого в исследуемом материале выявляется и идентифицируется генетический материал возбудителя.
- ИФА (иммуноферментный анализ) – выявление антител к возбудителю фелиноза в крови пациента. Исследование дает возможность определить стадию течения инфекционного процесса, а также давность инфицирования.
На основании результатов проведенной лабораторной диагностики врач устанавливает заключительный диагноз, который является основанием для назначения соответствующего лечения.
Лечение
 В большинстве случаев типичные формы болезни кошачьих царапин проходят самостоятельно по мере формирования иммунитета достаточной активности. При обращении человека с типичной формой к врачу назначается этиотропная терапия, направленная на скорейшее уничтожение возбудителя инфекционного процесса. Для этого используются антибиотики г
В большинстве случаев типичные формы болезни кошачьих царапин проходят самостоятельно по мере формирования иммунитета достаточной активности. При обращении человека с типичной формой к врачу назначается этиотропная терапия, направленная на скорейшее уничтожение возбудителя инфекционного процесса. Для этого используются антибиотики г
prof-med.info
Синдром кошачьей царапины : причины, симптомы, диагностика, лечение
Обычно синдром кошачьей царапины примерно через 1-2 месяца излечивается самопроизвольно. В некоторых случаях, чтобы снизить болевые ощущения в воспалившемся лимфоузле, может выполняться пункция с последующим удалением из него гноя.
Лекарства
Если заболевание протекает без осложнений, внутрь могут использоваться следующие лекарства: эритромицин (500 мг четырежды в сут.), доксициклин (100 мг дважды в сут.), либо ципрофлоксацин (500 мг дважды в сут.). Препараты необходимо принимать на протяжении 10-14 суток, если иммунная система больного находится в порядке, либо 8-12 недель, если наблюдается иммунодефицит (при этом может дополнительно назначаться рифампицин).
Если появились осложнения в виде эндокардита либо остеомиелита или каких-либо патологий внутренних органов, назначают введение эритромицина (500 мг четырежды в сут.) либо доксициклина (100 мг дважды в сут.) парентеральным способом на протяжении 2-4 нед. После окончания этого курса нужно принимать эти же препараты в той же дозировке внутрь на протяжении 8-12 нед.
Альтернативные лекарственные средства – азитромицин, офлоксацин, хлорамфеникол, тетрациклины, а также кларитромицин.
Физиотерапевтическое лечение
Область воспалившихся лимфоузлов может лечиться при помощи физиотерапевтических методов – таких, как УВЧ или диатермия.
Народное лечение
Среди народных методов лечения одним из самых действенных считается применение сока цветков календулы (учитывайте, что подходит только свежий сок). Данное лекарство имеет дезинфицирующие свойства, а также помогает ускорить процесс заживления раны. Сок наносится на чистый ватный тампон, при помощи которого выполняется обработка царапины или укуса. Такими же целебными свойствами обладает и свежий сок чистотела.
Хорошим средством считается и тысячелистник, свежий сок которого очень эффективно заживляет различные повреждения кожного покрова. Сразу после получения укуса либо царапины следует обработать повреждённое место соком тысячелистника.
Также в качестве заживляющего средства может использоваться крапивный сок – в нём нужно смочить кусочек чистого бинта, после чего приложить на поцарапанное или укушенное место. Менять компрессы следует как минимум 10 раз в день.
[28], [29], [30]
ilive.com.ua
БОЛЕЗНЬ КОШАЧЬЕЙ ЦАРАПИНЫ | #09/04
Несмотря на то что первое клиническое описание болезни кошачьей царапины (БКЦ) было дано R. Debre и соавт. более 50 лет назад, до сих пор вопрос об этиологии этого заболевания остается предметом дискуссий и специальных исследований. Поскольку выделить возбудитель от больных не удавалось в течение длительного времени, первоначально предполагалась вирусная или хламидийная этиология заболевания. Первые убедительные сведения об идентификации возбудителя БКЦ были получены только в 1983 г., когда исследователи, используя метод окраски по Warthin-Starry (метод серебрения), обнаружили в ткани пораженных лимфатических узлов у 29 из 34 больных БКЦ мелкие полиморфные грамотрицательные бациллы, которые удалось культивировать лишь в 1988 г. Именно этот микроорганизм первоначально был признан возбудителем БКЦ и получил название Alipia felis.
Тем не менее многочисленные последующие исследования не подтвердили четкой взаимосвязи развития БКЦ с A. felis: в большинстве случаев у больных в пораженных тканях не только не обнаруживался указанный возбудитель, но и в сыворотке крови не выявлялись антитела к нему. Более того, из ткани пораженных лимфоузлов был изолирован еще один возбудитель — Bartonella henselae. Методом ПЦР с применением специфических праймеров к Bartonella spp. и A. felis у больных, у которых кожный тест на БКЦ оказался положительным, было установлено, что в 96% случаев у них обнаруживалась ДНК Bartonella, тогда как ДНК A. felis не выявлялась ни в одном случае (A. Bergmans et al., 1995). Сходные данные, подтверждающие ключевую роль B. henselae в развитии БКЦ, были получены и другими исследователями при использовании непрямой реакции флюоресцирующих антител.
В то же время первоначальный факт обнаружения A. felis в пораженных лимфатических узлах игнорироваться не должен. На сегодняшний день некоторые исследователи допускают, что A. felis способен вызывать заболевание, которое по своей клинической картине может напоминать БКЦ.
Болезнь кошачьей царапины (лимфоретикулез доброкачественный) относится к группе бартонеллезов и характеризуется как нетяжелое самокупирующееся заболевание с развитием одностороннего лимфаденита, регионарного по отношению к месту инокуляции возбудителя, и только в редких случаях возможна диссеминация возбудителя с поражением центральной нервной системы и висцеральных органов.
B. henselae характеризуется как небольшая плеоморфная, грамотрицательная бацилла, весьма требовательная к условиям культивирования (растет только на средах с 5% кровяного агара при температуре от 35 до 37°С, с 5—10% углекислого газа и 40-процентной влажностью). Кроме этого, колонии первичной культуры растут медленно и становятся видимыми только после 9—15 дней роста. При последующем пассаже рост колоний ускоряется. Идентификация выделенного возбудителя проводится с использованием специфических антисывороток, определением профиля жирных кислот клеточной стенки или молекулярно-генетическим методом. С помощью этого метода было идентифицировано два генотипа B. henselae, хотя до сих пор четкой зависимости между генотипами возбудителя и особенностями клинического течения вызываемых ими заболеваний не установлено.
B. henselae на сегодняшний день рассматривается как основной возбудитель БКЦ, однако у 5—15% больных с диагнозом, установленным на основании клинико-эпидемиологических данных, даже с помощью существующих современных методов лабораторной диагностики этиологическое значение B. henselae в развитии заболевания не подтверждается.
Один из необъяснимых парадоксов, связанных с B. henselae: в последние годы установлено, что данный возбудитель ответственен за развитие не только БКЦ, но и некоторых других заболеваний.
БКЦ имеет широкое географическое распространение и встречается практически повсеместно. Основным естественным резервуаром B. henselae являются кошки, инфицированность которых в значительной степени определяет распространенность БКЦ (K. M. Zangwill et al., 1993). По данным некоторых исследователей, у более чем 50% домашних и диких кошек обнаруживается бактериемия, обусловленная B. henselae. В ходе исследования, проведенного в США, установлено, что наиболее высокий процент инфицированности кошек и, соответственно, заболеваемости БКЦ среди людей регистрируется в южных штатах. Большинство исследователей подчеркивают особую роль котят в передаче возбудителя, указывая, что у взрослых кошек редко выявляется бактериемия B. henselae за счет наличия у них специфических антител, свидетельствующих о длительности их инфицирования. Особенностью течения бартонеллеза у кошек является его продолжительность (месяцы, годы) и бессимптомность (даже в случае подтверждаемой бактериемии).
В циркуляции B. henselae среди кошек исключительную роль играют блохи (Ctenocephalides felis). Экспериментальным путем было установлено, что при отсутствии блох инфицирования здоровых кошек не происходит.
B. henselae обнаруживается в кишечнике блох и их испражнениях в течение 9 дней после инфицирования, что свидетельствует о его репликации и персистенции в организме блох. Кроме этого, экспериментально была установлена возможность инфицирования кошек путем внутрикожной инокуляции инфицированных испражнений блох, в то же время оральное введение кошкам инфицированных блох и их испражнений к сероконверсии не приводило. Роль блох в передаче возбудителя от кошек к человеку в настоящее время категорически не отрицается. В последние годы исследователями в США и Италии (Y. O. Sanogo et al., 2003) молекулярно-генетическими методами было продемонстрировано, что ДНК B. henselae может обнаруживаться в иксодовых клещах, хотя их роль в качестве вектора передачи возбудителя БКЦ по-прежнему не изучена.
«Травматический» контакт с кошками (царапины, укусы) весьма характерен для БКЦ и отмечается более чем у 90% заболевших. Установлено, что «резервуаром» B. henselae могут быть и собаки, однако достоверно подтвержденных случаев заражения от них людей пока не описано.
Эпидемиологические исследования показывают, что в сыворотке крови около 20% владельцев кошек и 3–4% общей популяции людей обнаруживаются антитела к B. henselae. Семейные случаи заболевания БКЦ не столь типичны и регистрируются менее чем у 5% пациентов. Хотя БКЦ может развиваться в любом возрасте, чаще заболевают молодые люди (до 18 лет).
Передача возбудителя БКЦ реализуется главным образом контактным путем через царапины, укусы или слюну инфицированных кошек. Подъем заболеваемости, как правило, отмечается с конца лета, что объясняется особенностями жизненного цикла у кошек и блох.
Поскольку возбудитель БКЦ был идентифицирован относительно недавно, многие аспекты, касающиеся патогенеза заболевания, до сих пор недостаточно изучены. Характер развивающегося инфекционного процесса, обусловленного действием B. henselae, в значительной степени зависит от иммунного статуса человека: в тех случаях, когда заболевание развивается у иммунокомпетентных пациентов, диссеминация возбудителя отсутствует, и процесс преимущественно ограничивается локальными или регионарными поражениями. В частности, БКЦ в большинстве случаев проявляется развитием регионарной лимфаденопатии. Поражение висцеральных органов описано только в отдельных случаях (Dunn et al., 1997), а бактериемия у иммунокомпетентных пациентов регистрируется исключительно редко (Slater et al., 1990). Напротив, у иммунокомпрометированных пациентов для инфекции B. henselae типично развитие бактериемии и других системных поражений, включая бациллярный ангиоматоз и бациллярный пелиозный гепатит, а у лиц с врожденными и приобретенными аномалиями клапанов сердца — эндокардит (Raoult et al., 1996).
Гистологические изменения в пораженных лимфатических узлах характеризуются пролиферацией гистиоцитов и B-лимфоцитов, приводящей к образованию гранулем с последующей нейтрофильной инфильтрацией и развитием центрального или звездчатого некроза.
Хотя B. henselae и считается одним из наиболее вероятных возбудителей БКЦ, тем не менее, согласно современным наблюдениям, данный возбудитель ответственен за развитие ряда других патологических состояний человека (табл. 1). При этом иммунный статус больных рассматривается как ключевой фактор, определяющий характер формирующегося заболевания, хотя известны случаи, когда даже у лиц с ВИЧ-инфекцией в стадии СПИДа БКЦ протекала в типичной форме.
| Таблица 1. Заболевания человека, вызываемые B. henselae |
Инкубационный период у больных с БКЦ может варьировать в достаточно широких пределах — от 3 до 20 дней и более, составляя в среднем 1–2 нед. Хотя общепринятой клинической классификации БКЦ нет, чаще всего выделяют типичную и атипичные формы заболевания (табл. 2), что определяется по доминирующему в клинической картине болезни синдромокомплексу.
В типичных случаях БКЦ проявляется развитием первичного аффекта и регионарного (к месту входных ворот инфекции) лимфаденита. Локализация первичного аффекта определяется местом первичной инокуляции возбудителя, а именно местом нанесения кошкой царапин и укусов. По истечении нескольких дней (от 3 до 10), когда нанесенные кошкой повреждения кожи уже заживают, в месте входных ворот формируется папула, которая, как правило, трансформируется в везикулу и далее в пустулу, а после вскрытия — в язвочку, покрытую корочкой. В некоторых случаях пустула может подсыхать без образования язвочки. В диаметре размер формирующейся папулы, как правило, составляет от 1–2 до 5 мм. Частота выявления первичного аффекта у больных БКЦ, по данным различных исследователей, может колебаться от 25 до 94%. Кожные проявления сохраняются в течение 1—3 нед и спонтанно разрешаются.
Регионарный лимфаденит является одним из наиболее постоянных и характерных клинических признаков БКЦ (табл. 3) и сохраняется в течение длительного времени: от 7 до 60 дней, а в отдельных случаях до 1 года и даже 3 лет. В большинстве случаев лимфаденит разрешается в течение 1—4 мес. Нередко он оказывается практически единственным проявлением БКЦ. В большинстве случаев (85%) у больных выявляются одиночные лимфатические узлы, реже множественные, в границах одной анатомической области. Несмотря на то что у больных регистрируется увеличение лимфатических узлов, осуществляющих дренаж места первичной инокуляции возбудителя, развитие лимфангоита не характерно для БКЦ. У 1/3 пациентов могут определяться увеличенные лимфатические узлы разных анатомических областей, хотя генерализованная лимфаденопатия встречается достаточно редко. Размером увеличенные лимфатические узлы чаще бывают от 1 до 5 см, в некоторых случаях до 8—10 см. При пальпации лимфатические узлы умеренно болезненные. Хотя они и не спаяны с окружающими тканями, нередко определяется гиперемия кожных покровов над ними. В 10—50% случаев у больных БКЦ развивается нагноение пораженных лимфатических узлов с образованием густого желто-зеленого гноя. В отдельных случаях при посеве гноя на питательные среды удается получить рост стафилококков и другой флоры, хотя роль условно-патогенной флоры (суперинфекция) в нагноении пораженных лимфатических узлов пока не установлена.
Общее состояние больных в большинстве случаев остается удовлетворительным. Только в трети случаев у больных отмечается повышение температуры тела свыше 38,3°С, которое сохраняется около недели и лишь иногда может затягиваться до месяца и более. Среди других клинических проявлений БКЦ могут отмечаться: слабость и недомогание (30%), головная боль (14%), тошнота и рвота (15%), спленомегалия (11%). В случае длительного течения заболевания у больных может наблюдаться потеря веса. Нередко заболевание приобретает волнообразное течение.
Поражение глаз (глазной вариант) при БКЦ регистрируется в том случае, когда местом инокуляции возбудителя служит слизистая оболочка глаз. Клинические проявления заболевания в этом случае будут включать развитие одностороннего поражения в виде язвенно-гранулематозного конъюнктивита, отека век и преаурикулярной лимфаденопатии (синдром Парино). Одновременно у больных могут определяться умеренно увеличенные и болезненные околоушные и шейные лимфатические узлы. К числу других глазных проявлений БКЦ относятся нейроретинит, неврит зрительного нерва и папиллит. Для нейроретинита типично одностороннее острое нарушение остроты зрения, развивающееся на фоне умеренно выраженных явлений интоксикации. При осмотре глазного дна могут выявляться геморрагии, множественные дискретные повреждения, ватоподобные образования, отек и экссудация соска зрительного нерва (симптом «макулярной звезды») (J. B. Reed et al., 1998).
Поражение нервной системы (неврологический вариант) у больных БКЦ выявляется редко (~2% случаев), хотя диапазон клинических проявлений весьма разнообразен: у больных могут выявляться радикулиты, полиневриты, миелит, энцефалопатия, энцефалит, менингит и церебральная атаксия. Характерным признаком поражения нервной системы при БКЦ является то, что они развиваются спустя 1—6 нед (чаще 2–3 нед) от момента появления лимфаденопатии. Для развития энцефалита и менингита типично внезапно возникающее ухудшение состояния больного, сопровождающееся лихорадкой, головной болью, спутанностью сознания и дезориентацией. В некоторых случаях состояние может прогрессивно ухудшаться, вплоть до развития комы. В ликворе у таких больных определяется мононуклеарный плеоцитоз. Только в отдельных случаях у больных после перенесенного энцефалита могут отмечаться резидуальные явления.
Некоторые авторы (P. M. Delahoussaye, B. M. Osborne, 1990), указывая на возможность поражения печени и селезенки при БКЦ, выделяют висцеральный вариант заболевания, для которого характерны длительная волнообразная лихорадка, увеличение размеров печени и селезенки, повышение в сыворотке крови уровней аминотрансфераз, с определением при УЗИ и компьютерной томографии множественных, диффузных, гипоэхогенных дефектов. Довольно часто у таких больных отмечается генерализованная лимфаденопатия.
Кроме этого, в более редких случаях у больных БКЦ могут выявляться абсцесс селезенки, плеврит, эндокардит, пневмония, узловатая эритема, тромбоцитопеническая пурпура, остеомиелит (B. Dzelalija et al., 2001, C. V. Hulzebos et al., 1999).
В типичных случаях первичная диагностика БКЦ не представляет больших сложностей, поскольку основывается на характерных клинико-эпидемиологических данных (табл. 4).
Определенные сложности имеются при лабораторной верификации диагноза, что связано с отсутствием соответствующей лабораторной базы. В зарубежной практике длительное время в качестве основного диагностического критерия БКЦ использовался кожный тест, в котором в качестве аллергена применялся термоинактивированный пунктат, полученный из лимфоузлов больных с установленным (в соответствии с принятыми критериями) диагнозом БКЦ. По данным многих авторов, результативность такого теста достигала 95—98%, однако из-за риска передачи гемоконтактных инфекций использование данного теста ограничено, а кожного теста с использованием очищенных антигенов B. henselae пока не описано.
Микробиологические исследования в широкой практике не применяются ввиду длительности (от 2 до 6 нед) и сложности проведения анализа.
Достаточно информативным способом установления диагноза является биопсия папул и/или пораженных лимфатических узлов с последующим гистологическим исследованием (окрашивание срезов гематоксилин-эозином и серебром — метод Warthin-Starry), позволяющим выявить характерные гистологические признаки поражения и скопление мелких плеоморфных бактерий.
В последние годы большое внимание уделяется разработке специфических иммунологических (ИФА) и молекулярно-генетических (идентификация гена 16S рибосомальной РНК B. henselae) методов обнаружения возбудителя БКЦ в биопсийном материале больного, хотя пока для широкой практики они по-прежнему недоступны.
Дифференциальный диагноз необходимо проводить с заболеваниями, сопровождающимися развитием лимфаденопатии (табл. 5).
Несмотря на то что в редких случаях отмечаются варианты тяжелого течения БКЦ, у иммунокомпетентных лиц прогноз заболевания благоприятный. Повторных случаев и летальных исходов не описано.
Многочисленные клинические наблюдения показывают, что в большинстве случаев БКЦ протекает как самокупирующаяся инфекция, и применение антибактериальной терапии не оказывает существенного влияния на ее течение. Традиционные рекомендации по применению эритромицина (эритромицин-тева, зинерит) и доксициклина (юнидокс солютаб, медомицин, вибрамицин, тетрадокс) основаны на эффективности этих препаратов у больных с ВИЧ-инфекцией при развитии бациллярного ангиоматоза, вызываемого Bartonella quintana, тогда как у больных БКЦ терапевтическая эффективность указанных препаратов не подтверждена ни в одном исследовании. Весьма противоречивыми остаются данные по соответствию чувствительности in vitro возбудителя БКЦ к антибактериальным препаратам и их клинической эффективности. Единственным антибактериальным препаратом, клиническая эффективность которого была установлена в ходе рандомизированного плацебо-контролируемого исследования, является азитромицин (сумамед, хемомицин, азивок, сумазид), назначаемый в течение 5—10 дней. В неконтролируемых исследованиях (A. M. Margileth, 1992) из 18 антимикробных препаратов клиническая эффективность была установлена только при применении рифампицина (бенемицин, р-цин), ципрофлоксацина (ципросан, цифран, ципрова), гентамицина (гентамицин К, гентамицина сульфат) и триметопримсульфаметоксазола (бактрим, септрин). Антибактериальные препараты при БКЦ следует применять у иммунокомпрометированных лиц и при тяжелом течении заболевания, сопровождающегося поражением нервной системы и висцеральных органов.
В случае выявления флуктуации в пораженном лимфатическом узле требуется его пункция и аспирация гноя, что ускоряет последующий процесс склерозирования и рубцевания ткани лимфатического узла и влияет в конечном итоге на выздоровление пациента.
По вопросам литературы обращайтесь в редакцию.
В. А. Малов, доктор медицинских наук, профессор
А. Н. Горобченко, кандидат медицинских наук, доцент
ММА им. И. М. Сеченова, Москва
www.lvrach.ru
